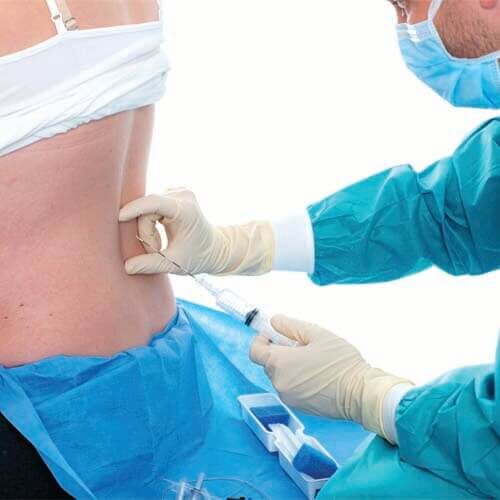
Wat is een ruggenprik (epidurale analgesie) precies?
In medische termen wordt de ruggenprik ‘epidurale analgesie’ genoemd. Het is een vorm van plaatselijke verdoving die speciaal is ontworpen om de zenuwen te blokkeren die de pijnprikkels van je baarmoeder naar je hersenen sturen. Het grote doel van deze pijnmedicatie is niet om je in slaap te brengen, maar om de scherpe pijn van de weeën grotendeels of zelfs helemaal weg te nemen, terwijl je wel gewoon helder en wakker blijft. In Nederland kiest ruim een vijfde van de vrouwen voor deze vorm van pijnbehandeling tijdens de bevalling.
Via een heel dun, soepel slangetje (een katheter) in je onderrug wordt een verdovingsvloeistof toegediend. Deze vloeistof is vrijwel altijd een combinatie van een lokaal verdovend middel (zoals bupivacaïne of ropivacaïne) en een sterke pijnstiller (een opioïd, zoals sufentanil of fentanyl). Deze mix zorgt voor een optimale verdoving.
Hoe verloopt het plaatsen van de ruggenprik?
Een ruggenprik kan alleen in het ziekenhuis worden gegeven. De procedure wordt uitgevoerd door een anesthesioloog, een arts die volledig gespecialiseerd is in verdovingen en pijnbestrijding.
Als je aangeeft dat je een ruggenprik wilt, word je eerst aangesloten op een monitor (CTG) om de hartslag van je baby en jouw weeën goed in de gaten te houden. Ook krijg je een infuus in je hand of arm om je extra vocht te kunnen geven.
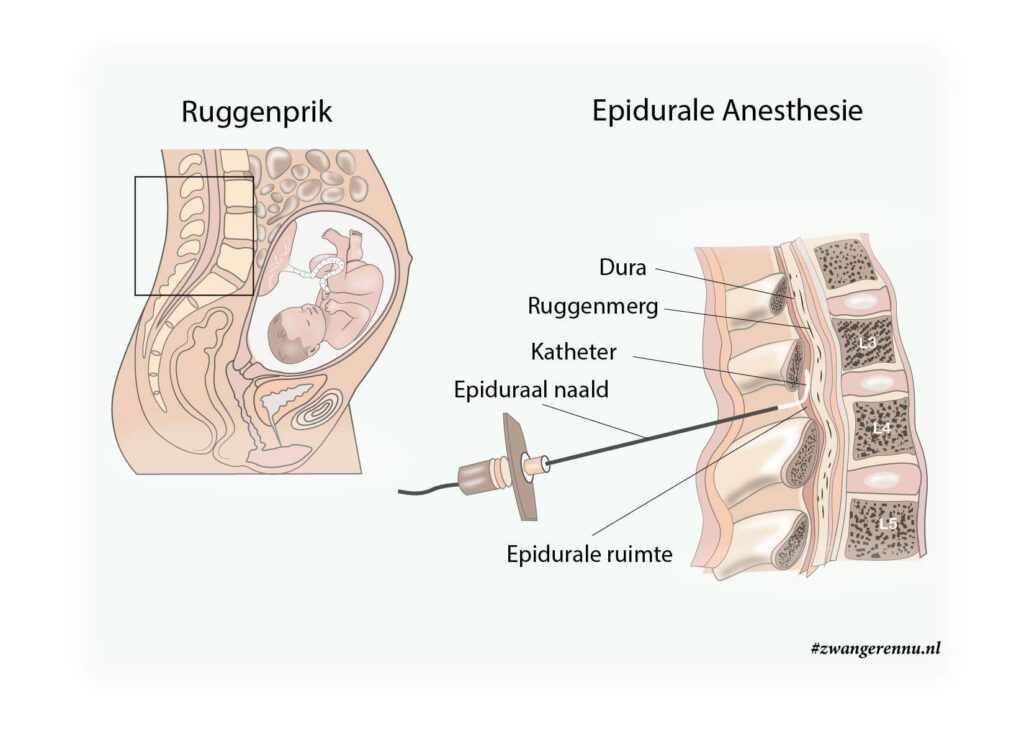
Tijdens het zetten van de prik word je gevraagd om op de rand van het bed te gaan zitten of op je zij te gaan liggen. Het is belangrijk dat je je rug zo bol mogelijk maakt, als een ‘boze kat’. De anesthesioloog verdooft eerst je huid met een kleine prik, zodat je van de daadwerkelijke ruggenprik zo min mogelijk voelt. Vervolgens brengt de arts een naald in tussen twee wervels in je onderrug (meestal tussen lendenwervel L2 en L3, of L3 en L4). Via deze naald wordt het dunne slangetje in de zogenoemde ‘epidurale ruimte’ geschoven. Zodra het slangetje goed zit, gaat de naald eruit en wordt het slangetje met pleisters stevig op je rug vastgeplakt.
Vanaf het moment dat de vloeistof door het slangetje loopt, duurt het ongeveer 15 tot 20 minuten voordat de verdoving goed inwerkt. Je zult merken dat je buik en benen warmer of wat tintelend gaan aanvoelen en de pijn van de weeën trekt langzaam weg.
Waarom kiezen veel vrouwen voor deze vorm van pijnstilling?
De ruggenprik wordt in de medische wereld gezien als de meest effectieve manier om baringspijn te bestrijden. Het verlaagt de pijnscore aanzienlijk meer dan andere medicijnen, zoals een injectie met pethidine of een pompje met remifentanil.
Een ander groot voordeel is de controle die je terugkrijgt. Bij veel moderne ruggenprikken wordt gebruikgemaakt van PCEA (Patient Controlled Epidural Analgesia). Dit betekent dat je een knopje in je hand krijgt waarmee je, binnen veilige grenzen, zelf een extra dosis pijnstilling kunt toedienen als je voelt dat de pijn weer toeneemt. Vrouwen ervaren dit gevoel van regie vaak als zeer prettig en geruststellend. Omdat de pijn verdwijnt, krijg je bovendien de kans om even uit te rusten of zelfs wat te slapen. Dit helpt je om energie op te bouwen voor de latere persfase.
Mogelijke nadelen en bijwerkingen voor jou als moeder
Hoewel de ruggenprik erg goed werkt tegen de pijn, is het een medische handeling die invloed heeft op je lichaam. Er kunnen een aantal bijwerkingen optreden:
- Daling van de bloeddruk (hypotensie): De verdoving blokkeert de zenuwen die de bloedvaten aansturen, waardoor je bloedvaten wijder worden. Dit kan leiden tot een lagere bloeddruk, wat je een licht in het hoofd of duizelig gevoel kan geven. Om dit te voorkomen of te verhelpen, krijg je vooraf via het infuus extra vocht toegediend. Ook word je vaak geadviseerd om op je linkerzij te gaan liggen, en kan de arts je een bloeddrukverhogend medicijn (efedrine) geven.
- Koorts: Bij ongeveer 15% tot 20% van de vrouwen stijgt de lichaamstemperatuur tot boven de 38 graden. Dit komt door een verstoorde temperatuurregulatie door de verdoving. Omdat koorts óók een teken van een infectie kan zijn, schrijven artsen uit voorzorg vaak antibiotica voor aan jou en je baby.
- Zware benen (motorisch blok): De verdoving neemt niet alleen de pijn weg, maar vermindert vaak ook tijdelijk de kracht in je beenspieren. Je benen voelen zwaar en doof aan. Hierdoor ben je tijdens de bevalling veelal aan het bed gebonden.
- Moeite met plassen (urineretentie): Door de verdoving voel je niet goed meer of je blaas vol is, en kun je soms zelf niet meer plassen. De verpleegkundige zal je blaas daarom regelmatig leegmaken met een katheter.
- Jeuk of misselijkheid: Sommige vrouwen ervaren lichte jeuk of misselijkheid als reactie op de medicatie.
- Hoofdpijn na de bevalling: In een heel enkel geval wordt tijdens het prikken het harde ruggenmergvlies per ongeluk aangeprikt, waardoor er wat hersenvocht weglekt. Dit veroorzaakt een kenmerkende, felle hoofdpijn die erger wordt als je rechtop zit. Dit is vervelend, maar gelukkig goed te behandelen met rust, pijnstillers of een zogenoemde ‘bloodpatch’ (een kleine procedure waarbij een beetje van je eigen bloed wordt gebruikt om het lekje te dichten).
Heeft de ruggenprik gevolgen voor je baby?
Het is volkomen logisch dat je je afvraagt of de pijnmedicatie via jouw lichaam bij je baby terechtkomt en of dit schadelijk is. We kunnen je geruststellen: een ruggenprik is zeer veilig voor de baby.
Onderzoek laat zien dat de ruggenprik geen nadelig effect heeft op de Apgarscore (de test die de conditie van je baby direct na de geboorte meet) of op de zuurgraad van het navelstrengbloed. Ook heeft het geen bewezen negatieve gevolgen voor het opstarten van de borstvoeding. Het enige wat we soms zien, is dat baby’s na een baring met een ruggenprik iets vaker last hebben van geelzucht (hyperbilirubinemie). Dit wordt hoogstwaarschijnlijk niet direct door de verdovingsvloeistof veroorzaakt, maar komt doordat een ruggenprik vaker samengaat met inleidingen of kunstverlossingen, wat op zichzelf al risicofactoren zijn voor geelzucht.
Invloed op het verloop van je bevalling
Het is goed om te weten dat een ruggenprik het verloop van je bevalling kan veranderen. Gemiddeld duurt de ontsluitingsfase ongeveer 27 minuten langer, en de persfase zo’n 16 minuten langer. Omdat je eigen weeën soms wat afzwakken door de ontspanning of de medicatie, is er vaker behoefte aan weeënopwekkers (oxytocine) via het infuus om de baring goed op gang te houden.
Wanneer je volledige ontsluiting (10 centimeter) hebt bereikt, voel je door de verdoving vaak niet direct de natuurlijke drang om te persen. Artsen en verloskundigen adviseren daarom vaak om bij een ruggenprik nog even 1 tot 2 uur rustig af te wachten totdat de baby wat dieper is ingedaald en je wel zelf persdrang begint te voelen. Dit helpt om je eigen energie te sparen en effectiever te persen.
Toch eindigen bevallingen met een ruggenprik iets vaker in een vaginale kunstverlossing, zoals een vacuümpomp. Een onverwacht positief bijeffect is echter dat er bij vrouwen met een epiduraal juist mínder ernstige inscheuringen (totaalrupturen) optreden, tenzij er een kunstverlossing moet worden toegepast.
Kun je altijd op elk moment een ruggenprik krijgen?
In de Nederlandse richtlijnen is afgesproken dat een ruggenprik in het ziekenhuis 24 uur per dag en 7 dagen per week beschikbaar moet zijn. Dit betekent dat je, ook midden in de nacht of in het weekend, in principe om een ruggenprik kunt vragen.
Toch kan het in de praktijk voorkomen dat je even moet wachten. De anesthesioloog is namelijk ook verantwoordelijk voor spoedoperaties en andere noodgevallen in het ziekenhuis. Als de arts net bezig is met een levensreddende ingreep, zul je wat geduld moeten hebben. Je kunt in de tussentijd wel een ander, sneller beschikbaar medicijn krijgen om de scherpste randjes van de pijn te verzachten, zoals een pompje met remifentanil.
Daarnaast is het afhankelijk van hoe ver je bevalling is gevorderd. Hoewel een ruggenprik in theorie tot aan de volledige ontsluiting gegeven mag worden, heeft het zetten van de prik en het inwerken van de medicatie tijd nodig. Als je bevalling in een sneltreinvaart gaat en je al bijna mag persen, ben je soms simpelweg ’te laat’ en zal de zorgverlener adviseren om het zonder de prik te voltooien.
Speciale technieken: de walking epidural en CSE
Afhankelijk van het ziekenhuis waar je bevalt, kan er gekozen worden voor speciale varianten van de ruggenprik:
De Walking Epidural
Bij deze techniek gebruikt de anesthesioloog een aangepaste mix met een lagere dosering van het verdovende middel. Het doel hiervan is om de pijn uitstekend te bestrijden, maar tegelijkertijd je spierkracht zo veel mogelijk intact te laten. Hierdoor ervaar je minder een ‘motorisch blok’ en kun je met wat hulp soms nog in een stoel zitten of rond het bed bewegen.
CSE (Combined Spinal Epidural)
Soms is er behoefte aan pijnverlichting die nóg sneller werkt, bijvoorbeeld als je al vergevorderde ontsluiting hebt. Bij een CSE wordt de ruggenprik gecombineerd met een ‘spinale’ verdoving. Dit is een eenmalige kleine dosis medicatie die direct in het hersenvocht wordt gespoten, waardoor je binnen enkele minuten al een zeer diepe pijnstilling ervaart. Vervolgens wordt het slangetje voor de epiduraal achtergelaten om de verdoving voor de rest van de bevalling te onderhouden.
Wat gebeurt er als je onverwachts een keizersnede nodig hebt?
Soms verloopt een bevalling anders dan gehoopt en besluit de gynaecoloog dat een keizersnede de veiligste optie is. Als je op dat moment al een ruggenprik hebt die goed werkt, is dat een groot voordeel. De anesthesioloog kan via het bestaande slangetje een veel sterkere dosis medicatie toedienen (dit wordt ‘optoppen’ genoemd). Je onderlichaam wordt dan volledig verdoofd op een niveau dat geschikt is voor een operatie. Hierdoor hoef je niet onder algehele narcose en kun je de geboorte van je baby bewust meemaken.
Hoe bereid je je voor?
Het besluit om wel of geen pijnmedicatie te gebruiken is heel persoonlijk. Er is hierin geen goed of fout. Een bevalling vraagt veel van je lichaam en geest, en het is de taak van je zorgverleners om jou daarin zo goed mogelijk te ondersteunen.
Als je overweegt om voor een ruggenprik te kiezen, of als je gewoon wilt weten dat de optie openstaat, is het zeer aan te raden om dit al tijdens je zwangerschap te bespreken met je verloskundige of gynaecoloog. Zij kunnen je situatie beoordelen, eventuele medische bijzonderheden (zoals stollingsproblemen) uitsluiten, en je alles vertellen over de beschikbaarheid in jouw regio.
Je kunt jouw wensen en verwachtingen opschrijven in een geboorteplan. Mocht je tijdens de bevalling merken dat de pijn te heftig wordt, dan weet het medisch team direct wat jouw voorkeuren zijn en kunnen zij snel schakelen.
Meer weten over de ruggenprik of andere vormen van pijnbestrijding? Bekijk hieronder een video van #deVerlosMoeder
Bronnen
-
De Boer, J., & De Roon-Immerzeel, A. (2014). Maak pijn bespreekbaar: KNOV-standpunt voorlichting over pijn en pijnbehandelingen tijdens de bevalling. Tijdschrift voor Verloskundigen, 2014(06).
-
De Jonge, A., Verhoeven, C., Feijen-de Jong, E., Van Dillen, J., & Bakker, P. (2025). Praktische verloskunde (15e dr.). BSL Media & Learning / Springer Nature.
-
Federatie Medisch Specialisten. (2020). Richtlijn pijnbehandeling tijdens de bevalling. Kennisinstituut van de Federatie Medisch Specialisten.
-
Koninklijke Nederlandse Organisatie van Verloskundigen. (2018). Multidisciplinaire richtlijn postnatale zorg: Verloskundige basiszorg voor moeder en kind.
-
Koninklijke Nederlandse Organisatie van Verloskundigen. (2024). Handreiking omgaan met baringspijn.
-
MacDonald, S., & Johnson, G. (Red.). (2023). Mayes’ midwifery (16e dr.). Elsevier.
-
Perined. (2019). Perinatale zorg in Nederland anno 2018: Landelijke perinatale cijfers en duiding. Perined.
-
Suzanne. (2021, 17 november). Kan ik op elk moment een ruggenprik krijgen? Childbirth Network.
-
Suzanne. (2021, 18 november). Voor welke medicijnen kan ik kiezen om de bevallingspijn te verlichten? Childbirth Network.
-
Veringa, I., & Van Cranenburgh, B. (2009). Baringspijn vanuit een nieuw perspectief. Tijdschrift voor Verloskundigen, 2009(11), 25a.