De filosofie achter baringspijn
Voordat we naar de specifieke methoden kijken, is het waardevol om te begrijpen hoe pijn werkt tijdens de geboorte. Het is een samenspel tussen je lichaam, je psyche en je omgeving. Wanneer je je veilig en ontspannen voelt, kan je lichaam optimaal functioneren. Stress en angst zorgen echter voor de aanmaak van catecholaminen (stresshormonen), die de weeën kunnen remmen en de pijnbeleving juist versterken.
Het doel van goede zorg is ‘samen beslissen’. Dit betekent dat je uiterlijk rond de 34e week van je zwangerschap met je verloskundige of gynaecoloog bespreekt wat jouw wensen zijn. Door je voorkeuren vast te leggen in een geboorteplan, behoud je de regie, ook op momenten dat de intensiteit van de bevalling toeneemt.
Wanneer je kiest voor een thuisbevalling, kies je voor een omgeving waarin jouw natuurlijke fysiologie de hoofdrol speelt. Omdat er geen medische pijnstilling voorhanden is, maken we gebruik van ‘comfortverhogende interventies’. Deze methoden zijn erop gericht de aanmaak van je eigen pijnstillers, endorfines, te maximaliseren en de ‘pijngrens’ op een natuurlijke manier te verhogen. Hieronder gaan we dieper in op de werking en de effecten van deze methoden.
De kracht van je eigen omgeving
Thuis bevallen biedt een uniek psychologisch voordeel: de veiligheid van je eigen terrein. Wanneer je je veilig voelt, maakt je lichaam minder adrenaline aan. Adrenaline is een ‘vecht-of-vlucht’-hormoon dat de aanmaak van oxytocine (het weeënhormoon) tegenwerkt. In je eigen ‘bevalbubbel’ krijgt je lichaam de kans om een natuurlijke cocktail van hormonen aan te maken die niet alleen de weeën krachtiger maakt, maar je ook in een soort trance brengt die de pijn dragelijker maakt.
Niet-medicamenteuze methoden
Continue één-op-één begeleiding
Dit klinkt misschien eenvoudig, maar het is een van de meest effectieve vormen van pijnbestrijding.
- De werking: De constante aanwezigheid van een vertrouwd persoon (verloskundige, partner of doula) verlaagt je stressniveau aanzienlijk.
- Voordelen: Onderzoek toont aan dat vrouwen met continue steun minder vaak om een ruggenprik vragen, minder vaak een kunstverlossing nodig hebben en hun bevalling vaker als positief ervaren.
- Nadelen: Het vraagt veel fysieke en mentale inzet van je geboortepartner of doula.
Warm water (Bad en douche)
Warmte is een natuurlijke spierontspanner.
- De werking: Het warme water zorgt voor een betere doorbloeding van je spieren, inclusief de baarmoeder. In een bevalbad ervaar je bovendien gewichtloosheid, waardoor je makkelijker van houding wisselt.
- Voordelen: Het verzacht de pijn, verkort de ontsluitingsfase en vermindert de kans op ernstig inscheuren omdat het weefsel van het perineum (de ruimte tussen je vagina en anus) soepeler wordt door de warmte.
- Nadelen: De verloskundige moet vaker de watertemperatuur controleren en het vergt wat voorbereiding (het huren en opzetten van een bad).

Houding en biomechanica
Liggen op je rug is historisch gezien handig voor de zorgverlener, maar biologisch gezien vaak minder efficiënt voor de barende vrouw.
- De werking: Verticale houdingen (staan, hurken, op een skippybal zitten) gebruiken de zwaartekracht om de baby naar beneden te helpen. Beweging van je bekken helpt de baby bovendien om de ideale weg door het geboortekanaal te vinden.
- Voordelen: Het vermindert de druk op je vaten en zenuwen in de rug, wat de beruchte rugweeën flink kan verlichten. Het kan de ontsluitingsfase verkorten.
- Nadelen: Het kan fysiek vermoeiend zijn om langdurig te blijven bewegen of staan.
Massage en de Poorttheorie
- De werking: Door over je buik te wrijven (effleurage) of stevige tegendruk op je onderrug te geven, activeer je tactiele zenuwbanen. Deze zenuwen geven hun signaal sneller door aan de hersenen dan de pijnzenuwen. Hierdoor wordt de ‘poort’ voor pijnprikkels in de hersenen gedeeltelijk gesloten.
- Voordelen: Het verlaagt angst en geeft je partner een actieve, helpende rol.
- Nadelen: Op sommige momenten tijdens de bevalling kunnen vrouwen aanraking juist als heel vervelend ervaren.
Steriel waterinjecties (SWI)
Dit is een krachtige techniek voor vrouwen die veel last hebben van lage rugpijn tijdens de weeën.
- De werking: De verloskundige spuit met vier hele dunne naaldjes kleine hoeveelheden steriel water net onder de huid op je onderrug (in de ruit van Michaelis). Dit veroorzaakt een korte, felle prikkel die de aanmaak van lokale endorfines stimuleert en de pijnpoort sluit.
- Voordelen: Het werkt binnen 10 tot 15 minuten en de verlichting houdt 1 tot 2 uur aan. Je blijft volledig mobiel en alert.
- Nadelen: Het zetten van de injecties is gedurende 20-30 seconden behoorlijk pijnlijk (vergelijkbaar met een wespensteek).
TENS (Transcutane Elektrische Neuro Stimulatie)
- De werking: Je plakt vier elektroden op je rug die verbonden zijn met een klein kastje. Je geeft jezelf kleine elektrische stroomstootjes die een tintelend gevoel geven. Dit overstemt de pijnsignalen en stimuleert de aanmaak van endorfine.
- Voordelen: Het geeft je een enorm gevoel van controle (je hebt zelf de knop in handen). Het is veilig voor de baby en kan al vroeg in de bevalling worden ingezet. Zie voor meer informatie ook onze uitleg over het TENS-apparaat als pijnbestrijding.
- Nadelen: Het wetenschappelijk bewijs voor de kracht van de pijnstilling is beperkt; voor de een werkt het fantastisch, voor de ander is het enkel een welkome afleiding.

Mentale technieken: de innerlijke bubbel
Naast de fysieke methoden zijn er mentale technieken zoals ademhalingsoefeningen, hypnobirthing, mindfulness en yoga. Deze helpen je om de pijn niet als een vijand te zien, maar als een kracht waar je ‘doorheen’ kunt ademen. Ze beïnvloeden de manier waarop je hersenen de pijn interpreteren.
Samenvattend bij een thuisbevalling: Natuurlijke pijnbestrijding vraagt om een actieve houding en overgave aan het proces. Het grootste voordeel is dat je na de geboorte direct in je eigen bed kunt nagenieten met een baby die alert is en een moeder die geen last heeft van medische bijwerkingen. Het nadeel is de limiet aan de pijnstilling: als de grens wordt bereikt en natuurlijke methoden niet meer helpen, volgt er een verplaatsing naar het ziekenhuis.
Pijnbestrijding in het ziekenhuis: medische mogelijkheden
In het ziekenhuis heb je toegang tot zowel de bovengenoemde natuurlijke methoden als medicamenteuze pijnbestrijding. Wanneer je kiest voor medicijnen, verandert de zorg: de hartslag van je baby wordt continu in de gaten gehouden met een CTG (hartfilmpje) en ook jouw vitale functies worden streng bewaakt.
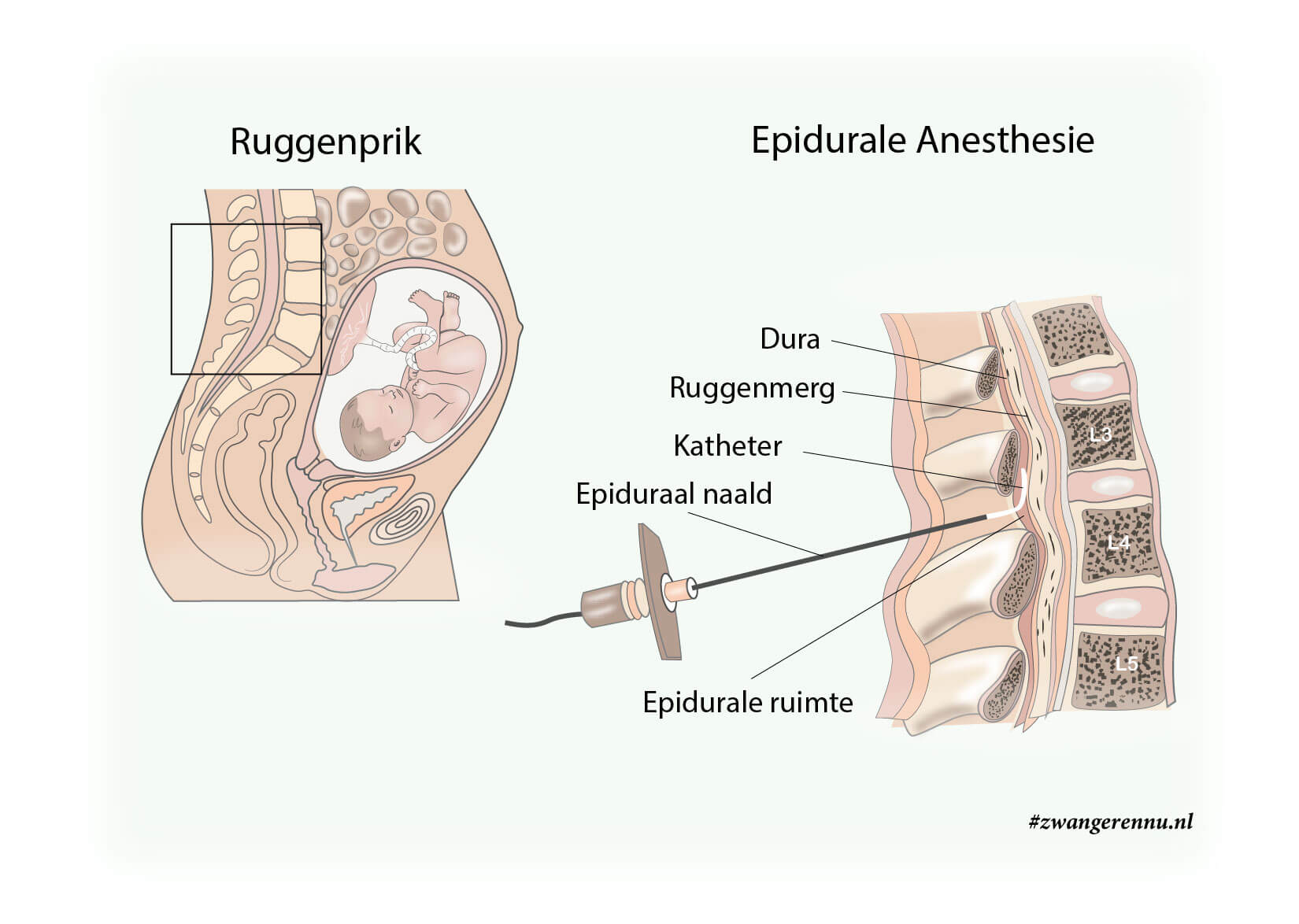
De epidurale analgesie (ruggenprik)
De ruggenprik geldt wereldwijd als de ‘gouden standaard’ voor pijnbestrijding tijdens de bevalling. Het is de meest krachtige methode die we momenteel kennen.
Wat is het en hoe werkt het? Een anesthesioloog brengt onder plaatselijke verdoving een dun slangetje (katheter) in de epidurale ruimte van je onderrug. Door dit slangetje wordt een combinatie van een lokaal verdovingsmiddel (zoals bupivacaïne) en een pijnstiller (een opiaat zoals fentanyl) toegediend. De medicatie blokkeert de pijnprikkels uit de zenuwen van de baarmoeder en de bekkenbodem voordat ze je hersenen bereiken. Tegenwoordig wordt vaak gewerkt met een pompje (PCEA), waarmee je zelf een extra dosis kunt geven als de pijn toeneemt.
De voordelen:
- Zeer effectief: Bij de meeste vrouwen verdwijnt de pijn vrijwel volledig.
- Rustmoment: Het biedt de mogelijkheid om fysiek en mentaal op te laden als een bevalling erg lang duurt.
- Geen invloed op de baby: Het middel heeft geen negatieve invloed op de Apgar-score (de conditietest direct na de geboorte) of de bloedwaarden van de baby.
- Walking epidural: In lage doseringen blijft er soms nog genoeg spierkracht over om met hulp een beetje te kunnen bewegen.
De nadelen en risico’s:
- Medische ingrepen: Je hebt altijd een infuus nodig voor extra vocht en vaak een blaaskatheter omdat je de aandrang om te plassen niet meer voelt.
- Bloeddrukdaling: Een bekende bijwerking is een daling van de bloeddruk (hypotensie), wat soms duizeligheid veroorzaakt.
- Koorts: Maternale koorts komt regelmatig voor. Dit kan het lastig maken om te bepalen of er sprake is van een infectie, waardoor de baby soms uit voorzorg antibiotica krijgt.
- Langere persfase: Omdat je minder gevoel hebt in je onderlichaam, kan het persen langer duren. Dit vergroot de kans op een kunstverlossing met een vacuümpomp.
- Zeldzame complicatie: In zeldzame gevallen kan er een ‘liquorlek’ ontstaan (het aanprikken van het harde hersenvlies), wat na de bevalling voor ernstige hoofdpijn kan zorgen. Zie voor meer details ook onze pagina over de ruggenprik.
Combined Spinal-Epidural (CSE)
Soms is er behoefte aan een nog snellere werking dan de standaard ruggenprik kan bieden.
Wat is het en hoe werkt het? Dit is een gecombineerde techniek. De anesthesioloog geeft eerst een spinale prik (direct in de vloeistofruimte rond de zenuwen) voor een onmiddellijk effect, en plaatst daarna de epidurale katheter voor de langere duur.
De voordelen:
- Snelheid: Het werkt al binnen 5 tot 10 minuten, wat ideaal is bij een zeer snelle ontsluiting of een afwijkende hoofdligging van de baby die voor extreme pijn zorgt.
De nadelen:
- Vergelijkbaar met de gewone ruggenprik, maar met een iets grotere kans op tijdelijke jeuk of een snelle daling van de bloeddruk.
Remifentanil (Het morfinepompje)
Remifentanil is een synthetisch opiaat dat qua werking lijkt op morfine, maar dan veel korter en krachtiger aanwezig is in het bloed.
Wat is het en hoe werkt het? Je krijgt dit middel via een infuus. Je bedient zelf een pompje met een drukknop. Zodra je een wee voelt aankomen, druk je op de knop. Het systeem heeft een ingebouwd tijdslot, zodat je jezelf nooit teveel kunt toedienen. De pijnstiller werkt binnen 90 seconden.
De voordelen:
- Snelle werking: Ideaal als een ruggenprik niet mogelijk is of als de ontsluiting al zo ver gevorderd is dat een ruggenprik te lang zou duren.
- Zelf de regie: De controle over het pompje geeft veel vrouwen een mentaal steuntje.
De nadelen en risico’s:
- Sedatie: Je kunt er erg suf of slaperig van worden.
- Ademhalingsonderdrukking: Dit is de belangrijkste reden voor de strenge monitoring. Remifentanil kan je ademhaling vertragen en zorgen voor een daling van het zuurstofgehalte in je bloed (saturatiedaling). Eén-op-één begeleiding door een verpleegkundige is hierbij noodzakelijk.
Lachgas (Relivopan)
Lachgas is een mengsel van distikstofoxide en zuurstof dat al heel lang in de geboortezorg wordt gebruikt, al is het niet in elk ziekenhuis beschikbaar.
Wat is het en hoe werkt het? Je ademt het gasmengsel in via een kin- of neusmasker op het moment dat de wee begint. Het zorgt voor een lichte roes en haalt de scherpe pieken van de pijn af.
De voordelen:
- Snel in en uit: Het werkt binnen een minuut en is ook binnen een paar minuten weer volledig uit je lichaam verdwenen.
- Veilig voor de baby: Er zijn geen schadelijke effecten bekend voor het kindje.
De nadelen:
- Beperkte kracht: Het is minder sterk dan een ruggenprik of remifentanil.
- Bijwerkingen: Je kunt je ‘high’, duizelig of misselijk voelen.
- Mobiliteit: Je moet het masker zelf vasthouden en bij het apparaat blijven, wat je bewegingsvrijheid beperkt. Bovendien moet de verloskamer een speciale afzuiginstallatie hebben om het ziekenhuispersoneel te beschermen tegen het gas.
Pethidine
Pethidine is een van de oudste vormen van medicamenteuze pijnstilling tijdens de bevalling, maar de visie hierop is de laatste jaren sterk veranderd.
Wat is het en hoe werkt het? Het is een opiaat dat via een injectie in je bovenbeen of bil wordt gegeven. Het werkt ongeveer 2 tot 4 uur lang.
De voordelen:
- Ontspanning: Het haalt de “scherpe randjes” eraf en helpt vooral om even te doezelen of te rusten aan het begin van een langdurige bevalling.
De nadelen:
- Beperkte pijnstilling: Slechts een klein deel van de vrouwen vindt dat dit middel de pijn echt goed wegneemt; tweederde geeft aan dat de verlichting onvoldoende is.
- Sufheid: Het kan leiden tot misselijkheid en een gedesoriënteerd gevoel.
- Effect op de baby: Pethidine passeert de placenta en blijft vrij lang in het lichaam van de baby aanwezig. Dit kan ertoe leiden dat de baby na de geboorte suffer is, moeite heeft met ademhalen of minder goed aan de borst drinkt.
Nuchter advies: Vanwege deze nadelen raden de huidige richtlijnen pethidine af als primaire pijnstilling tijdens de actieve bevalling. Het wordt tegenwoordig vooral nog ingezet als lichte sedatie om een vrouw te laten slapen helemaal aan het begin van het proces, zodat ze later genoeg energie heeft voor de eigenlijke bevalling.
Hoe maak je een keuze?
Het is belangrijk om te onthouden dat er geen ‘juiste’ manier is om te bevallen. Voor de ene vrouw is de rust van de eigen slaapkamer de beste manier om met pijn om te gaan, terwijl de andere vrouw pas kan ontspannen als ze weet dat de ruggenprik binnen handbereik is.
Vraag jezelf af: waarbij voel ik me het meest veilig? Vertrouw je op de kracht van je lichaam en de natuurlijke pijnstillers, of geeft de wetenschap dat er medische hulp beschikbaar is je juist de rust die je nodig hebt?
Soms loopt een bevalling anders dan gepland. Een geplande thuisbevalling kan een ziekenhuisbevalling worden, of een natuurlijke bevalling kan vragen om medische ondersteuning. Dat is geen falen, maar juist een teken van goede zorg: de methode wordt aangepast aan wat jij en je baby op dat moment nodig hebben.
Tot slot
Pijnbestrijding tijdens de bevalling is maatwerk. Of je nu kiest voor de stilte van een warm bad thuis of de effectiviteit van een ruggenprik in het ziekenhuis: jouw welzijn en een veilige landing voor je baby staan voorop. Bereid je voor, lees je in en bespreek je angsten en wensen met je zorgverlener. Als je weet wat je opties zijn, kun je met meer vertrouwen de bevalling tegemoet zien.
Bronnen:
- Anim-Somuah, M., Smyth, R. M., Cyna, A. M., & Cuthbert, A. (2018). Epidural versus non-epidural or no analgesia for pain management in labour. Cochrane Database of Systematic Reviews, (5). https://doi.org/10.1002/14651858.CD000331
- Baradwan, S., Khadawardi, K., Badghish, E., Alkhamis, W. H., Dahi, A. A., Abdallah, K. M., & Sobhy Bakry, M. (2022). The impact of virtual reality on pain management during normal labor: A systematic review and meta-analysis of randomized controlled trials. Sexual & Reproductive Healthcare. https://doi.org/10.1016/j.srhc.2022.100720
- Bohren, M. A., Hofmeyr, G. J., Sakala, C., Fukuzawa, R. K., & Cuthbert, A. (2017). Continuous support for women during childbirth. Cochrane Database of Systematic Reviews, (7). https://doi.org/10.1002/14651858.CD003766.pub6
- Cluett, E. R., Burns, E., & Cuthbert, A. (2018). Immersion in water during labour and birth. Cochrane Database of Systematic Reviews, (5). https://doi.org/10.1002/14651858.CD000111.pub4
- Cranenburgh, B. van. (2021). Pijn – nieuwe inzichten, andere aanpak (10e herziene uitgave).
- De Jonge, A., Verhoeven, C., Feijen-de Jong, E., van Dillen, J., & Bakker, P. (2025). Praktische verloskunde (15e herziene druk). Bohn Stafleu van Loghum.
- Derry, S., Straube, S., Moore, R. A., Hancock, H., & Collins, S. L. (2012). Intracutaneous or subcutaneous sterile water injection compared with blinded controls for pain management in labour. Cochrane Database of Systematic Reviews, (1).
- Expertgroep Zorgstandaard Integrale Geboortezorg (CPZ). (2016). Zorgstandaard integrale geboortezorg. College Perinatale Zorg.
- Federatie Medisch Specialisten. (2020). Pijnbehandeling tijdens de bevalling. Richtlijnendatabase. https://richtlijnendatabase.nl/richtlijn/pijnbehandeling_tijdens_de_bevalling/startpagina_-_pijnbehandeling_tijdens_de_bevalling.html
- Gupta, J. K., Sood, A., Hofmeyr, G. J., & Vogel, J. P. (2017). Position in the second stage of labour for women without epidural anaesthesia. Cochrane Database of Systematic Reviews, (5). https://doi.org/10.1002/14651858.CD002006.pub4
- Jones, L., Othman, M., Dowswell, T., Alfirevic, Z., Gates, S., Newburn, M., & Neilson, J. P. (2012). Pain management for women in labour: An overview of systematic reviews. Cochrane Database of Systematic Reviews, (3). https://doi.org/10.1002/14651858.CD009234.pub2
- Klomp, T., van Poppel, M., Jones, L., Lazet, J., Di Nisio, M., & Lagro-Janssen, A. L. (2012). Inhaled analgesia for pain management in labour. Cochrane Database of Systematic Reviews, (9). https://doi.org/10.1002/14651858.CD009351.pub2
-
Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV). (2024). Handreiking: Omgaan met baringspijn.
-
Logtenberg, S. L. M., Oude Rengerink, K., Verhoeven, C. J., Freeman, L. M., van den Akker, E., Godfried, M. B., & Mol, B. W. (2017). Labour pain with remifentanil patient-controlled analgesia versus epidural analgesia: A randomised equivalence trial. BJOG: An International Journal of Obstetrics & Gynaecology, 124(4), 652–660.
-
Smith, C. A., Levett, K. M., Collins, C. T., Armour, M., Dahlen, H. G., & Suganuma, M. (2018). Relaxation techniques for pain management in labour. Cochrane Database of Systematic Reviews, (3).