Hoe herken je een mola zwangerschap? De symptomen
In het begin voelt een mola zwangerschap vaak precies hetzelfde als een reguliere zwangerschap. Je menstruatie blijft uit, je borsten kunnen gevoelig zijn en je hebt een positieve zwangerschapstest in handen. Je ervaart de bekende symptomen van een zwangerschap, soms zelfs in een verhevigde vorm. Toch zijn er specifieke signalen die kunnen wijzen op een mola:
- Hevig of ongewoon bloedverlies: Dit is vaak het eerste teken dat er iets niet klopt. Het bloedverlies kan variëren van helderrood tot donkerbruin (“oud”) bloed. Soms gaan er kleine, druifachtige blaasjes verloren. Dit is wezenlijk anders dan een normale innestelingsbloeding.
- Extreme misselijkheid en braken: Een mola produceert vaak extreem hoge hoeveelheden van het hormoon hCG. Hierdoor kun je last krijgen van zeer ernstige extreme zwangerschapsmisselijkheid (Hyperemesis Gravidarum), veel heftiger dan de gemiddelde ochtendmisselijkheid.
- Snelle groei van de baarmoeder: Omdat de mola-blaasjes zich razendsnel kunnen vermenigvuldigen, groeit de buik vaak sneller dan bij een gezonde zwangerschap. Een verloskundige kan dit opmerken tijdens het meten van de fundushoogte (de hoogte van de baarmoeder).
- Hoge bloeddruk: In sommige gevallen ontstaat er al vroeg in de zwangerschap een verhoogde bloeddruk, wat normaal gesproken pas later in het tweede of derde trimester voorkomt.
Hoe wordt de diagnose mola zwangerschap gesteld?
De diagnose wordt in de meeste gevallen gesteld tijdens de eerste echo, meestal rond de 10 tot 12 weken. Voor veel vrouwen is dit het moment waarop de vreugde omslaat in grote bezorgdheid. De echoscopist ziet op het scherm namelijk geen foetus of dooierzak, maar een beeld dat medisch wordt omschreven als een ‘sneeuwstormbeeld’. Dit zijn de talloze kleine blaasjes die de baarmoeder vullen.
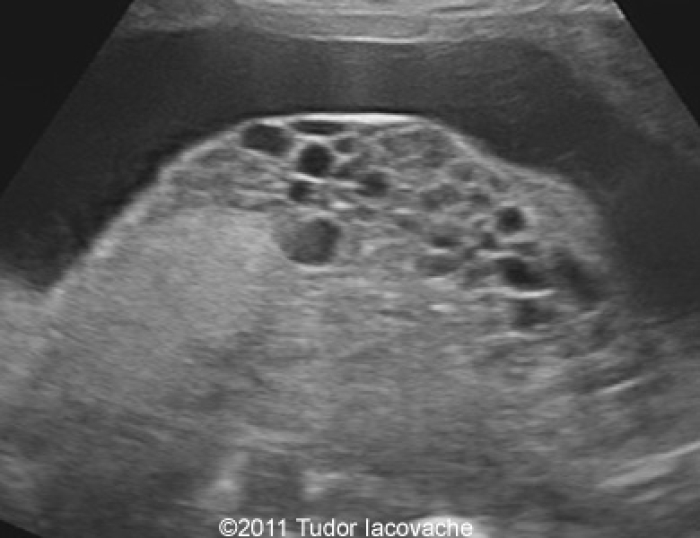
Bron afbeelding: Verloskunde Slingeland.nl
fNaast de echo is een uitgebreid bloedonderzoek noodzakelijk. Hierbij wordt specifiek gekeken naar de waarde van het hCG-hormoon (humaan choriongonadotrofine). Bij een mola is deze waarde vaak vele malen hoger dan de referentiewaarden voor de duur van de zwangerschap. Om de diagnose honderd procent zeker te stellen, wordt na de ingreep het weggenomen weefsel altijd onderzocht door een patholoog. Deze specialist kan onder de microscoop precies zien of het een complete of een partiële mola betreft.
De genetische achtergrond: complete versus partiële mola
Om te begrijpen waarom een mola ontstaat, moeten we diep in de genetica van de bevruchting duiken. Een normale cel bevat 46 chromosomen (23 van de moeder en 23 van de vader). Bij een mola zwangerschap gaat deze verdeling fundamenteel mis, wat direct invloed heeft op de ontwikkeling van de placenta en het embryo.
1. De Complete Mola
Bij een complete mola is er sprake van een ‘lege’ eicel: een eicel waarin de kern met het erfelijk materiaal van de moeder ontbreekt of niet functioneert. Wanneer een zaadcel deze eicel bevrucht, kopieert deze zijn eigen DNA. Hierdoor bevat de cel alleen erfelijk materiaal van de vader (46,XX of 46,XY). Omdat het moederlijke DNA ontbreekt, kan er geen embryo ontstaan. Wat overblijft is een woekering van placentacellen (de blaasjes) die enorme hoeveelheden hCG produceren.
2. De Partiële Mola
Bij een partiële mola is de eicel wel normaal, maar wordt deze bevrucht door twee zaadcellen tegelijk (of één zaadcel die zich verdubbelt). Dit resulteert in een cel met 69 chromosomen in plaats van 46. Er is dus te veel erfelijk materiaal aanwezig. In dit geval kan er wel een vruchtje of een deel van een embryo ontstaan, maar door de genetische afwijkingen kan dit kindje nooit overleven. De placenta is ook hier afwijkend en bevat blaasjes, maar vaak in minder extreme mate dan bij de complete variant.
De behandeling: wat kun je verwachten?
Zodra de diagnose mola zwangerschap vaststaat, is een medische ingreep noodzakelijk. Het mola-weefsel moet zo snel en volledig mogelijk uit de baarmoeder worden verwijderd om verdere woekering te voorkomen. De standaardbehandeling is een zuigcurettage.
Tijdens deze ingreep, die meestal onder algehele narcose of met een ruggenprik plaatsvindt, verwijdert de gynaecoloog via een dun buisje het weefsel uit de baarmoeder. Omdat het weefsel bij een mola soms hardnekkig kan zijn, is een zorgvuldige uitvoering belangrijk. Veel vrouwen vinden dit een emotioneel zwaar proces, vergelijkbaar met de nasleep van een curettage na een miskraam. Het lichaam moet herstellen van de ingreep, terwijl de hormonale schommelingen nog volop gaande zijn.
De follow-up: waarom het hCG-hormoon leidend is
Na de curettage ben je medisch gezien nog niet klaar. Dit is een punt waar veel vrouwen door verrast worden: de intensieve controleperiode. Mola-cellen hebben namelijk de eigenschap dat ze zich kunnen gedragen als een tumor; ze kunnen diep in de baarmoederwand groeien of zelfs via de bloedbaan elders in het lichaam terechtkomen.
Daarom wordt je bloed regelmatig gecontroleerd op de aanwezigheid van hCG. In het ideale scenario daalt deze waarde na de curettage gestaag totdat het hormoon niet meer meetbaar is in je bloed. We noemen dit het ‘normaliseren’ van de waarden. In het begin zal dit wekelijks gebeuren, later maandelijks. Als de waarden echter blijven stijgen of stabiel blijven op een te hoog niveau, spreken we van een persisterende trofoblast. Dit betekent dat er nog actieve mola-cellen aanwezig zijn die verdere behandeling vereisen, meestal in de vorm van chemotherapie (methotrexaat).
Complicaties: Persisterende trofoblast en Choriocarcinoom
Hoewel de meeste vrouwen volledig herstellen na één curettage, is het belangrijk om alert te blijven op complicaties. Bij ongeveer 15% van de vrouwen met een complete mola blijven er cellen achter die blijven groeien. In zeer zeldzame gevallen kan dit weefsel zich ontwikkelen tot een choriocarcinoom, een kwaadaardige vorm van zwangerschapsgerelateerde kanker.
Het klinkt beangstigend, maar er is ook zeer goed nieuws: mola-gerelateerde woekeringen zijn extreem gevoelig voor behandeling. Zelfs als er sprake is van een choriocarcinoom, is de kans op volledige genezing nagenoeg 100% met de juiste medicatie. De reden dat we zo streng controleren, is om dit proces voor te zijn of in de kiem te smoren.
Wanneer is een nieuwe zwangerschap weer veilig?
Het verlangen om na dit verlies weer naar de toekomst te kijken is vaak groot. Je vraagt je misschien af wanneer je weer je vruchtbare dagen kunt gaan bijhouden. De medische richtlijn is hierin echter heel duidelijk: je krijgt het dringende advies om te wachten tot een jaar na het normaliseren van je hCG-waarde.
Waarom is dat jaar wachten zo belangrijk?
Dit is geen willekeurige termijn, maar een belagrijke veiligheidsmarge. Een nieuwe zwangerschap produceert namelijk ook hCG. Als je te vroeg zwanger wordt, kan een arts niet meer zien of een stijgend hCG-gehalte komt door een nieuwe, gezonde baby of door mola-weefsel dat weer is gaan groeien. Een nieuwe zwangerschap ‘maskeert’ als het ware de diagnostiek. Dit doorkruist de mogelijkheid om tijdig in te grijpen als er sprake is van een kwaadaardige ontwikkeling.
Mocht je toch zwanger worden binnen dit jaar, neem dan direct contact op met je gynaecoloog. Er zullen dan extra onderzoeken nodig zijn om de situatie nauwgezet te monitoren. Om deze onzekerheid te voorkomen, is het gebruik van betrouwbare anticonceptie gedurende dit jaar de beste weg naar een veilige volgende start.
Stap voor stap naar herstel en de toekomst
Een mola zwangerschap is een fysieke en mentale marathon. Het vraagt veel van je geduld en je incasseringsvermogen. Toch is er reden voor optimisme. De kans dat een volgende zwangerschap weer een mola wordt, is slechts ongeveer 1%. Dat betekent dat de kans op een gezonde zwangerschap in de toekomst nog steeds uitstekend is.
Neem de tijd om dit verlies te verwerken. Praat erover met je partner, vrienden of een professional. Zodra je de medische ‘go’ krijgt na je controlejaar, kun je met een gerust hart weer kijken naar zaken als foliumzuur en een gezonde levensstijl om je voor te bereiden op een nieuwe kans. Je lichaam heeft bewezen dat het zwanger kan worden; nu is het een kwestie van herstellen zodat het straks ook veilig een kindje kan dragen.
Bronnen:
-
Blackburn, S. T. (2018). Maternal, fetal, & neonatal physiology: A clinical perspective (5th ed.). Elsevier.
-
De Jonge, A., Verhoeven, C., Feijen-de Jong, E., van Dillen, J., & Bakker, P. (2025). Praktische verloskunde (15e herziene druk). Bohn Stafleu van Loghum.
- Nederlandse Vereniging voor Obstetrie en Gynaecologie. Trofoblastziekten: Diagnostiek bij trofoblastziekten. Richtlijnendatabase.









