De eerste helft van de zwangerschap (< 20 weken)
In de eerste twintig weken van de zwangerschap is vaginaal bloedverlies een frequent voorkomend symptoom. Hoewel het altijd reden is voor overleg met je verloskundige, hoeft het niet altijd te duiden op het einde van de zwangerschap.
Fysiologische oorzaken: Innesteling en doorbloeding
In de allereerste fase, vaak nog voordat je weet dat je zwanger bent of net na een positieve test, kan er een innestelingsbloeding optreden. De blastocyste (het bevruchte eitje) graaft zich in het slijmvlies van de baarmoeder (het endometrium). Daarbij kunnen kleine bloedvaatjes geraakt worden. Omdat dit moment vaak samenvalt met wanneer je je menstruatie verwacht, wordt dit nogal eens verward met een gewone ongesteldheid, hoewel het bloedverlies vaak korter en lichter is.
Daarnaast verandert de hormoonhuishouding de weefsels in je bekkengebied. Er is sprake van hyperemie: een sterk toegenomen doorbloeding van de cervix (baarmoedermond) en de vagina. De weefsels worden zachter en kwetsbaarder. Bij sommige vrouwen ligt het kwetsbare cilinderepitheel, dat normaal aan de binnenkant van de baarmoedermond zit, wat meer aan de oppervlakte. Dit noemen we een ectropion. Door deze ligging kan er makkelijker een contactbloeding ontstaan, bijvoorbeeld na geslachtsgemeenschap of bij harde ontlasting. Ook cervicale poliepen of een infectie kunnen in deze fase bloedverlies geven. Dit is vervelend, maar in principe ongevaarlijk voor de ontwikkeling van de baby.
De onzekerheid van een miskraam
Helaas is bloedverlies ook het eerste en belangrijkste alarmsignaal van een miskraam (abortus). Dit gaat vaak gepaard met buikkrampen die lijken op hevige menstruatiepijn en het plotseling verdwijnen van zwangerschapssymptomen zoals misselijkheid of gespannen borsten. Medici maken hierin een belangrijk onderscheid:
- Dreigende miskraam (abortus imminens): Hierbij verlies je bloed, maar bij echoscopie blijkt dat er nog steeds een vitale zwangerschap in de baarmoeder zit (het hartje klopt) en de baarmoedermond gesloten is. Dit is een onzekere tijd: ongeveer 50% van deze zwangerschappen eindigt helaas alsnog in een miskraam, maar de andere helft verloopt verder normaal.
- Miskraam in gang: De krampen zijn pijnlijk en er is sprake van ruim bloedverlies. De baarmoedermond (het ostium internum) staat open. Het lichaam is bezig de zwangerschap af te stoten.
Soms wordt het weefsel niet volledig afgestoten; we spreken dan van een incomplete miskraam. Omdat achtergebleven weefselresten kunnen leiden tot aanhoudend bloedverlies en een infectierisico vormen, is medische beoordeling hierbij noodzakelijk.
Medische noodsituaties: EUG en Mola
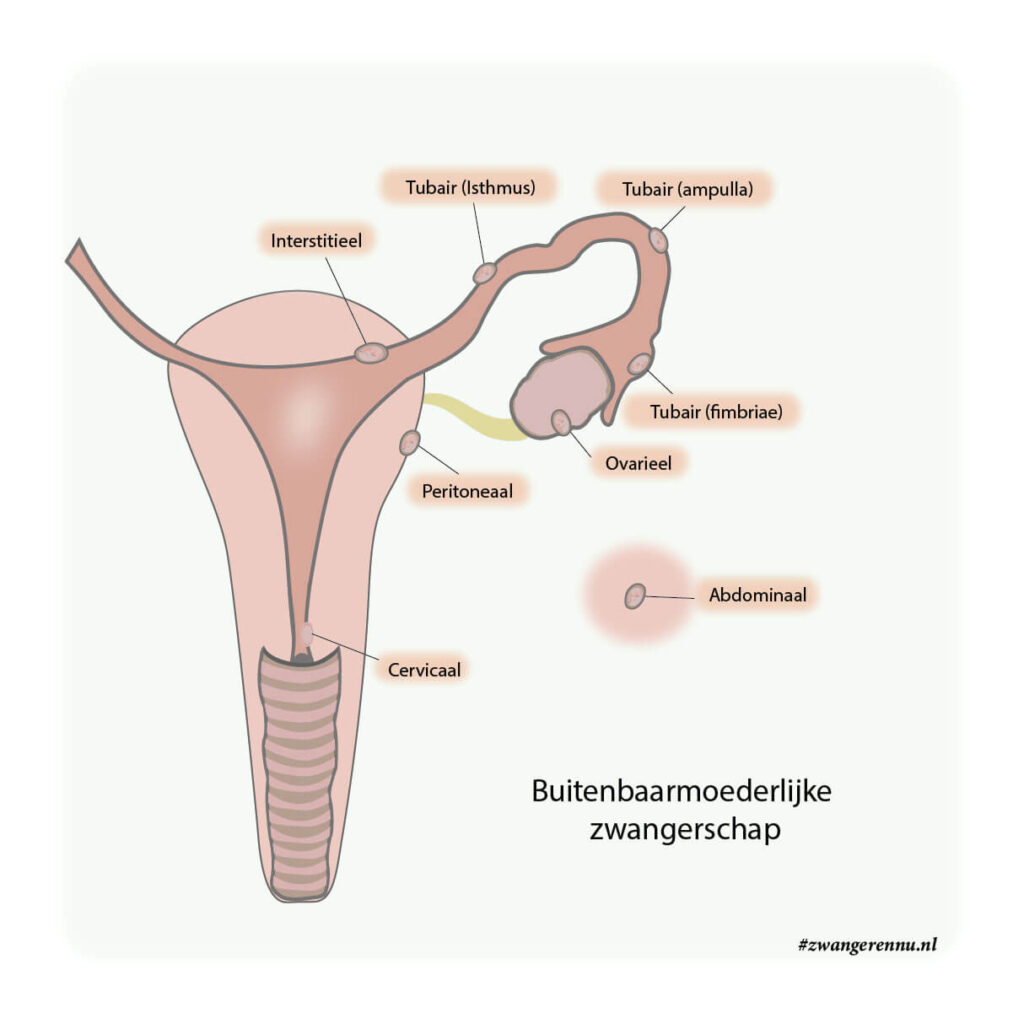
Een specifieke en potentieel gevaarlijke situatie is de extra-uteriene graviditeit (EUG), oftewel een buitenbaarmoederlijke zwangerschap. Het bevruchte eitje heeft zich dan niet in de baarmoeder, maar meestal in de eileider genesteld. Dit geeft in het begin vage klachten van bloedverlies en buikpijn. Naarmate het vruchtje groeit, komt de eileider onder spanning te staan. Als deze scheurt (tubaruptuur), ontstaat er een levensbedreigende intra-abdominale bloeding en kan de moeder in shock raken.
Zeer zeldzaam is de Mola Hydatidosa (Mola-zwangerschap), een aandoening waarbij het trofoblastweefsel (dat de placenta had moeten worden) ongecontroleerd woekert in de vorm van vele blaasjes. Dit geeft een beeld van een baarmoeder die te snel groeit voor de termijn, extreem hoge hCG-waarden en bloedverlies. Op de echo ziet men een typisch ‘sneeuwstorm’-beeld.
De tweede helft van de zwangerschap (> 20 weken)
Wanneer er bloedverlies optreedt in de tweede helft van de zwangerschap, verandert het protocol direct. De gouden regel in de verloskunde is hier: geen vaginaal toucher (inwendig onderzoek) zolang de locatie van de placenta niet bekend is. Als de placenta namelijk voor de uitgang ligt, kan aanraking een massale bloeding uitlokken.
Placenta Praevia: De geblokkeerde uitgang
Bij een placenta praevia ligt de placenta laag in de baarmoeder, soms zelfs (gedeeltelijk) over de baarmoedermond heen. We spreken van een placenta praevia als de placenta over de opening ligt of er minder dan 20 mm vandaan ligt.
Het klassieke symptoom is recidiverend (terugkerend) vaginaal bloedverlies zonder buikpijn. Omdat de placenta de weg naar buiten blokkeert, kan de baby niet indalen en ligt het kindje vaak in een dwars- of stuitligging.
De risico’s zijn aanzienlijk: vroeggeboorte en de noodzaak voor een keizersnede (sectio caesarea). Vrouwen die eerder een keizersnede hebben gehad en nu een placenta praevia hebben, lopen een verhoogd risico op een placenta accreta (ingegroeide placenta).

Abruptio Placentae: Acute loslating
Een heel ander beeld zien we bij de abruptio placentae (solutio). Hierbij laat een normaal gelegen placenta voortijdig los van de baarmoederwand. In tegenstelling tot de placenta praevia gaat dit vaak gepaard met acute, hevige en continue buikpijn. De baarmoeder voelt plankhard aan (een ‘uterus en bois’).
Wat deze situatie verraderlijk maakt, is dat de mate van shock bij de moeder vaak ernstiger is dan het zichtbare bloedverlies doet vermoeden. Het bloed kan zich namelijk achter de placenta ophopen. Oorzaken kunnen variëren van hoge bloeddruk en pre-eclampsie tot roken, cocaïnegebruik of een trauma (zoals een auto-ongeluk). Voor de baby is dit acuut levensbedreigend door zuurstofgebrek.
Vasa Previa: Kwetsbare vaten van de baby
Een zeldzame maar zeer ernstige complicatie is vasa previa. Normaal lopen de bloedvaten van de baby veilig door de navelstreng naar de placenta. Bij vasa previa lopen onbeschermde foetale bloedvaten door de vliezen, precies over de baarmoedermond. Dit gebeurt vaak bij een velamenteuze insertie van de navelstreng (waarbij de navelstreng aan de vliezen vastzit in plaats van aan de placenta).
Het gevaar is groot: zodra de vliezen breken, scheuren deze vaten. Omdat een baby maar heel weinig bloed heeft, kan het kindje binnen enkele minuten verbloeden. Gelukkig kan dit tegenwoordig vaak worden opgespoord met Color Doppler echoscopie.
Uterusruptuur
Bij vrouwen die eerder een keizersnede hebben gehad, bestaat er een klein risico op een uterusruptuur: het scheuren van het litteken in de baarmoederwand. Dit geeft hevige pijn, acute nood bij de baby en vaak het plotseling wegvallen van weeënactiviteit.
Bloedverlies rondom de bevalling en postpartum
Tijdens de bevalling zelf is een beetje bloedverlies normaal. Het verlies van de slijmprop met wat bloed (de ’tekenen’ of bloody show) markeert vaak het begin van de ontsluiting. Soms ontstaat er een randvenebloeding uit de rand van de placenta.
Fluxus Post Partum (HPP)
Na de geboorte van de baby en de placenta is het gevaar nog niet geweken. Als een vrouw binnen 24 uur na de bevalling meer dan 1000 ml bloed verliest, spreken we van Fluxus Post Partum of Hemorrhagia Postpartum (HPP). Verloskundigen en gynaecologen gebruiken de ‘4 T’s’ om de oorzaak snel te achterhalen:
- Tonus (Atonie): Dit is de oorzaak in 70% van de gevallen. De baarmoederspier trekt na de bevalling niet goed samen. Behandeling bestaat uit uterusmassage en medicatie zoals oxytocine.
- Trauma: Er is sprake van letsel aan het baringskanaal, zoals scheuren in de vagina, perineum, cervix of een uterusruptuur.
- Tissue (Weefsel): Er zijn achtergebleven placentarest(en) of vliezen in de baarmoeder, waardoor deze niet goed kan samentrekken.
- Trombus: Er is een probleem met de bloedstolling van de moeder.
Bij ernstig bloedverlies (>1500-2000 ml) dreigt hemodynamische instabiliteit en shock. Lees ook meer over normaal bloedverlies na de bevalling (lochia) om te weten wat je kunt verwachten tijdens het herstel.
Bloedgroepen, Rhesus en Anemie
Naast het acute gevaar van bloedverlies, is er ook een immunologisch aspect. Als jij als moeder Rhesus D-negatief bent en je baby is Rhesus D-positief, kan er bij bloedverlies een complicatie optreden. Door het bloedverlies kan er namelijk een beetje bloed van de baby in jouw bloedbaan komen (foetomaternale transfusie). Jouw lichaam herkent dit als ‘vreemd’ en kan antistoffen gaan aanmaken. Om dit te voorkomen, wordt bij vaginaal bloedverlies vaak preventief anti-D-immunoglobuline toegediend.
Tot slot leidt bloedverlies, of het nu acuut is of chronisch druppelsgewijs, tot anemie (bloedarmoede). Een Hb-waarde lager dan 5,6 mmol/L wordt gezien als een duidelijke grens. Dit kan je herstel na de bevalling vertragen en zorgen voor extreme vermoeidheid en duizeligheid.
Tot slot
Bloedverlies tijdens de zwangerschap is een complex onderwerp dat veel onzekerheid met zich mee kan brengen. Het is goed om te realiseren dat de medische zorg in Nederland hierop is ingericht. Van de eerste echo’s tot de protocollen in de verloskamer: veiligheid staat voorop. Heb je last van bloedverlies? Aarzel dan nooit om contact op te nemen met je verloskundige of gynaecoloog. Lees hier meer over wanneer je de verloskundige moet bellen. Zij kunnen op basis van jouw verhaal en zwangerschapsduur de situatie inschatten en jou de zorg bieden die jij en je kindje nodig hebben.
Bronnen:
- Bakker, R., De Jonge, A., & Van der Hulst, L. (2025). Praktische verloskunde (5e herz. druk). Bohn Stafleu van Loghum.
- Blackburn, S. T. (2023). Maternal, fetal, & neonatal physiology: A clinical perspective (6th ed.). Elsevier.
- Centrum voor Prenatale Screening & KNOV. (z.d.). Multidisciplinaire richtlijn postnatale zorg.
- Gabbe, S. G., Niebyl, J. R., Simpson, J. L., Landon, M. B., Galan, H. L., Jauniaux, E. R. M., Driscoll, D. A., & Berghella, V. (2021). Gabbe’s obstetrics: Normal and problem pregnancies (8th ed.). Elsevier.
- KNOV. (z.d.). Richtlijn anemie. Koninklijke Nederlandse Organisatie van Verloskundigen.
- NVOG. (2013). Hemorrhagia postpartum (HPP). Nederlandse Vereniging voor Obstetrie en Gynaecologie.
- NVOG. (z.d.). Leidraad obstetrische parameters (inclusief bijlage placentalokalisatie). Nederlandse Vereniging voor Obstetrie en Gynaecologie.
- RIVM. (z.d.). Draaiboek prenatale screening infectieziekten en erytrocytenimmunisatie (PSIE). Rijksinstituut voor Volksgezondheid en Milieu.
- UNICEF, WHO, & UNFPA. (2018). WHO recommendations: Intrapartum care for a positive childbirth experience. World Health Organization.
- Vasa Previa Foundation. (z.d.). Vasa previa information and guidelines.
- Wickham, S. (Ed.). (2020). Mayes’ midwifery: A textbook for midwives (15th ed.). Elsevier.









