Wat is een vlokkentest precies?
Een vlokkentest, in de medische wereld ook wel een chorion(villus)biopsie genoemd, is een vorm van invasieve prenatale diagnostiek. Prenatale diagnostiek is een verzamelnaam voor medische onderzoeken die tijdens de zwangerschap worden gedaan om te kijken of de baby een genetische aandoening of chromosoomafwijking heeft.
Tijdens een vlokkentest neemt een gespecialiseerde arts een minuscuul klein stukje weefsel (vlokken) weg van de zich ontwikkelende placenta, ook wel de moederkoek genoemd. Waarom juist de placenta? De placenta en je baby ontwikkelen zich in het prille begin uit dezelfde bevruchte eicel. Dit betekent dat de cellen van de placenta in principe exact hetzelfde DNA en dezelfde chromosomen bevatten als je baby. Door het DNA in deze vlokken te onderzoeken, kan het laboratorium in de meeste gevallen met grote zekerheid vaststellen of je kindje een bepaalde erfelijke aandoening heeft.
Waarom en wanneer wordt een vlokkentest aangeboden?
Een vlokkentest is geen standaardonderzoek dat elke zwangere vrouw krijgt. Je krijgt deze keuze pas aangeboden wanneer er sprake is van een medische reden (een indicatie). Je verloskundige of gynaecoloog zal dit altijd uitgebreid met je bespreken. Belangrijke redenen voor het verrichten van de test zijn:
Redenen voor dit vervolgonderzoek
- Een afwijkende NIPT-uitslag: De NIPT (niet-invasieve prenatale test) is een bloedtest die screent op afwijkingen zoals het down-, edwards- en patausyndroom. Als de NIPT een afwijkende uitslag geeft, biedt de vlokkentest definitieve zekerheid.
- Echoscopische bijzonderheden: Soms ziet de arts of echoscopist iets op de echo dat extra aandacht vereist. Denk hierbij aan structurele afwijkingen bij de foetus of een opvallend verdikte nekplooi (van 3,5 millimeter of meer) in het eerste trimester.
- Erfelijke aanleg: Als jij of je partner drager zijn van een bekende chromosoomafwijking of een erfelijke ziekte (zoals taaislijmziekte of bepaalde spierziekten), kan de arts gericht het DNA van de baby hierop onderzoeken.
- Een eerdere zwangerschap: Heb je in een eerdere zwangerschap een kindje gekregen met een chromosoomafwijking? Dan kan dit een reden zijn om in deze zwangerschap extra onderzoek te doen.
- Zwangerschap via een medisch traject: Bij zwangerschappen die tot stand zijn gekomen na een ICSI-behandeling of pre-implantatie genetische diagnostiek (PGD), wordt soms een vlokkentest aangeboden vanwege een klein restrisico op aandoeningen.
Het moment van de ingreep
Als je besluit de test te laten doen, wordt deze ingepland bij een zwangerschapsduur tussen de 11 en 13 weken. Volgens (inter)nationale medische richtlijnen wordt de vlokkentest niet uitgevoerd vóór 10 weken zwangerschap, omdat dit gepaard zou kunnen gaan met veiligheidsrisico’s voor de ontwikkeling van de foetus. Een groot voordeel van de vlokkentest is dat je al relatief vroeg in de zwangerschap duidelijkheid kunt krijgen.
Hoe gaat de vlokkentest in zijn werk?
Het onderzoek wordt altijd uitgevoerd in een speciaal Centrum voor Prenatale Diagnostiek, gelegen in of verbonden aan een academisch ziekenhuis. Dit waarborgt dat de artsen die de ingreep doen zeer ervaren zijn. Een gynaecoloog die deze ingrepen zelfstandig mag doen, heeft hiervoor een intensieve opleiding en strenge kwaliteitscontroles ondergaan.
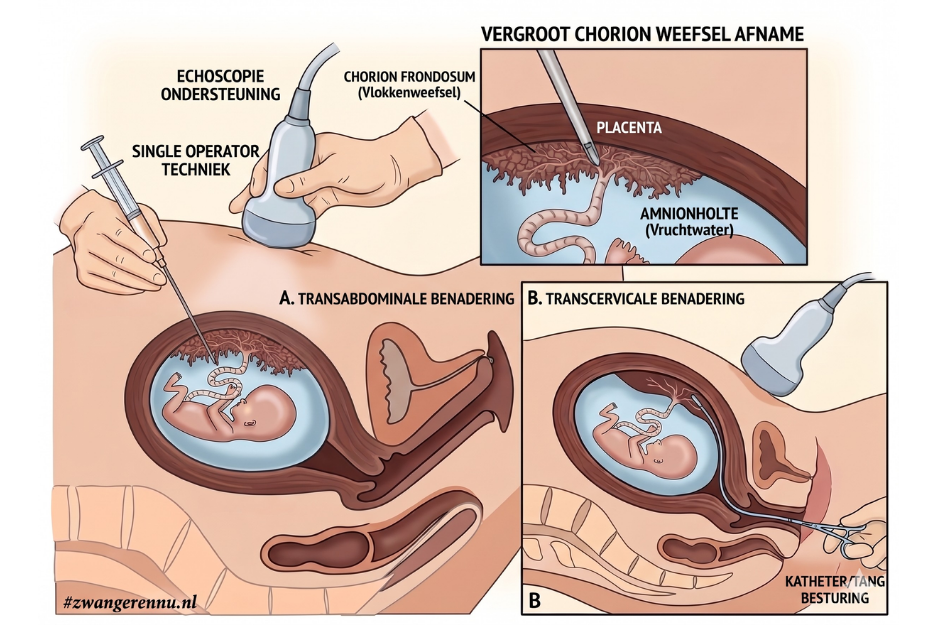
De arts kan het placenteweefsel op twee manieren afnemen. Welke methode wordt gekozen, hangt vooral af van hoe de placenta in jouw baarmoeder ligt. De arts beoordeelt dit eerst met een echo.
Via de buikwand (transabdominaal)
Bij de transabdominale methode lig je rustig op de onderzoeksbank en wordt je buik eerst gedesinfecteerd. De gynaecoloog prikt vervolgens met een dunne, holle naald via je buikwand rechtstreeks naar de placenta. Dit gebeurt altijd onder continue begeleiding van de echo, zodat de arts precies ziet waar de naald naartoe gaat en ervoor zorgt dat de baby veilig op afstand blijft. Vaak gebruikt de arts hiervoor de ‘single operator techniek’: met de ene hand houdt de arts het echo-apparaat vast en met de andere hand de naald. Via de holle naald wordt een heel klein beetje weefsel opgezogen.
Via de vagina (transcervicaal)
Als de placenta laag of meer aan de achterkant ligt, kiest de arts vaak voor de vaginale methode. Hierbij brengt de arts een spreider (speculum of ‘eendenbek’) in je vagina, vergelijkbaar met het maken van een uitstrijkje. Vervolgens schuift de arts een dun, buigzaam slangetje (katheter) of een klein tangetje via de baarmoedermond naar binnen tot bij de placenta. Ook dit gebeurt weer onder strikt echoscopisch toezicht.
Hoeveel pijn doet het?
Dit is een vraag die veel vrouwen bezighoudt. Het is volkomen logisch dat het idee van een naald in je buik of een slangetje in je baarmoeder geen prettig vooruitzicht is. Over het algemeen wordt de transabdominale methode (via de buik) ervaren als vergelijkbaar met bloedprikken, gecombineerd met een wat krampachtig gevoel in de baarmoeder. De transcervicale methode (via de vagina) voelt vaak als een vervelend menstruatiekrampje. De eigenlijke ingreep duurt gelukkig maar één of twee minuten. Na afloop kun je nog even wat lichte buikkramp of wat minimaal bloedverlies hebben. Maak je hier niet te veel zorgen over, dit trekt meestal snel weer weg.
Belangrijke stap: je bloedgroep en de Rhesusfactor
Een groot aandachtspunt na de vlokkentest betreft je bloedgroep. Als jij een Rhesus-D-negatieve bloedgroep hebt, krijg je direct na de ingreep een injectie met anti-D-immunoglobuline. Omdat de arts in de placenta prikt, is er een kleine kans dat er een paar druppeltjes bloed van de baby in jouw eigen bloedbaan terechtkomen (dit heet een foetomaternale transfusie). Als jouw baby Rhesus-D-positief is, zou jouw lichaam antistoffen kunnen gaan maken tegen het bloed van de baby. De anti-D injectie voorkomt dit veilig en effectief, zodat jouw lichaam en de baby goed beschermd blijven.
De uitslag: wat kun je verwachten?
Na de ingreep gaat het afgenomen weefsel naar het genetisch laboratorium. Het wachten op de uitslag is voor veel ouders een spannende en onzekere periode. Hoe lang het wachten duurt, hangt af van het soort onderzoek dat nodig is.
Snel testen en uitgebreid zoeken
- De snelle test (QF-PCR): Meestal start het laboratorium met een gerichte test, genaamd QF-PCR. Binnen 3 tot 5 werkdagen kan deze test met grote zekerheid vertellen of er sprake is van de meest voorkomende syndromen: trisomie 21 (downsyndroom), trisomie 18 (edwardssyndroom), trisomie 13 (patausyndroom) en afwijkingen in de geslachtschromosomen (X en Y).
- Het uitgebreide onderzoek (Microarray): Als de snelle test geen bijzonderheden toont, maar er wel afwijkingen op de echo zijn gezien, kijkt het laboratorium verder met een zogeheten ‘microarray’. Dit is een zeer verfijnde techniek die alle 46 chromosomen scant op uiterst kleine ontbrekende of extra stukjes DNA (deleties en duplicaties). Omdat dit proces veel complexer is en men vaak bloed van de ouders nodig heeft ter vergelijking, duurt deze uitslag ongeveer twee tot drie weken.
- Whole Exome Sequencing (WES): In uitzonderlijke gevallen, als er een zeer sterke verdenking is op een zeldzame genetische ziekte, kan er nog dieper worden ingezoomd op de allerkleinste coderende delen van het genoom. Dit wordt WES genoemd.
Drie mogelijke uitkomsten
- Een goede uitslag: Er zijn geen chromosomale of genetische afwijkingen gevonden waar men naar zocht. Dit is enorm geruststellend. Wel is het eerlijk om te vermelden dat een vlokkentest nooit 100% garantie geeft op een volledig gezond kindje, simpelweg omdat niet álle mogelijke aandoeningen of fysieke bijzonderheden genetisch te testen zijn.
- Een afwijkende uitslag: Het laboratorium vindt een genetische of chromosomale afwijking. De arts zal dit zorgvuldig met je bespreken in een uitgebreid gesprek, vaak samen met een klinisch geneticus of kinderarts. Ze leggen in begrijpelijke taal uit wat de aandoening betekent voor het leven en de gezondheid van de baby, en bespreken samen met jullie de mogelijke vervolgstappen.
- Een onduidelijke uitslag (Placenta-mozaïcisme): In een heel klein percentage van de zwangerschappen (minder dan 0,5%) treedt een opvallend fenomeen op. In het celmateriaal van de placenta worden zowel gezonde als afwijkende chromosoompatronen gevonden, terwijl het kindje zelf mogelijk wel helemaal gezond is. Dit heet een mozaïek. Wanneer deze uitslag uit de bus komt, is er altijd een vruchtwaterpunctie (amniocentese) nodig. Daarmee kunnen ze direct de huidcellen van de baby uit het vruchtwater testen om met zekerheid te bevestigen of de baby de afwijking wel of niet heeft.
Wat zijn de risico’s van de vlokkentest?
Het is begrijpelijk dat je alles wilt weten over de risico’s voordat je een beslissing neemt. Elke medische handeling in de baarmoeder brengt een kans op complicaties met zich mee. Bij de vlokkentest is het belangrijkste risico dat de ingreep onbedoeld een miskraam kan opwekken (een iatrogeen zwangerschapsverlies).
Om dit risico in het juiste perspectief te plaatsen, is het zinvol om naar de feiten te kijken. Vroeger sprak men vaak over een risico van 0,5% tot 1%. Echter, door moderne echotechnieken en dunnere naalden is de ingreep veiliger geworden. Grote medische studies tonen aan dat het extra risico op een miskraam puur en alleen door de vlokkentest ongeveer 0,22% bedraagt (ofwel 2 op de 1000 vrouwen).
Dit klinkt misschien beangstigend, maar wees je ervan bewust dat er rond de 11 tot 13 weken zwangerschap áltijd een natuurlijk achtergrondrisico op een miskraam is, dat ligt tussen de 1,79% en 2,0%. Het extra risico van de test is dus statistisch gezien bijzonder klein, al neemt dat natuurlijk niet weg dat elke complicatie er een te veel is. Ziekenhuizen houden hun eigen cijfers zeer streng bij; als een centrum of arts meer complicaties heeft dan verwacht, wordt er direct ingegrepen en geëvalueerd.
Vlokkentest of vruchtwaterpunctie: wat is het verschil?
Soms vraag je je af: moet ik kiezen voor een vlokkentest of toch wachten op een vruchtwaterpunctie? Dit is een persoonlijke en medische afweging.
Het grootste voordeel van de vlokkentest is de timing. Omdat weefsel van de moederkoek al vanaf 11 weken kan worden weggenomen, heb je veel sneller zekerheid. Als de uitslag onverhoopt slecht is en jullie besluiten om de zwangerschap niet voort te zetten, is een zwangerschapsafbreking in het eerste trimester lichamelijk en mentaal iets minder ingrijpend.
Een vruchtwaterpunctie (amniocentese) kan pas worden uitgevoerd vanaf ruim 15 weken zwangerschap. Het wachten duurt dus langer. Het voordeel van de vruchtwaterpunctie is echter dat er direct foetale cellen uit het vruchtwater worden onderzocht. Hierdoor is er geen sprake van het kleine risico op het eerder genoemde fout-positieve ‘placenta-mozaïcisme’. Vroeger had de vruchtwaterpunctie nog een extra voordeel, omdat men daarin eiwitten kon meten voor een open ruggetje (spina bifida). Tegenwoordig kan een open ruggetje gelukkig net zo betrouwbaar worden opgespoord met een geavanceerde, uitgebreide echo (GUO).
| Vlokkentest | Vruchtwaterpunctie | |
| Methode | Er wordt placentaweefsel afgenomen met een naald via de buikwand of via een slangetje/tangetje door de vagina. | Met een moderne, dunne naald wordt via de buikwand (transabdominaal) onder echogeleiding vruchtwater afgenomen. |
| Pijn & Verdoving | Geen verdoving nodig. Kan kortstondig aanvoelen als een felle menstruatiekramp. | Voelt vaak als een gewone prik. Geen verdoving; de verdovingsprik is vaak net zo onaangenaam als de punctie zelf. |
| Herstel | Je moet na het onderzoek een dag rust houden en zo min mogelijk doen. Daarna mag je je normale activiteiten weer oppakken. | Het advies is om de rest van de dag rustig aan te doen. Je kunt tot een dag last hebben van een zeurende buikpijn. |
| Wanneer | Wordt uitgevoerd tussen de 11 en 14 weken zwangerschap. | Wordt uitgevoerd vanaf de 15e of 16e week van de zwangerschap. |
| Betrouwbaarheid | Iets minder betrouwbaar (1-2% kans op placentamozaïcisme: een afwijking die wel in de placenta zit, maar niet bij de baby). | Zeer betrouwbaar (bijna 100%). Geeft direct zekerheid over de baby zelf. |
| Risico op miskraam | Ongeveer 0,2% (2 op de 1.000 ingrepen). | Ongeveer 0,2% (2 op de 1.000 ingrepen). |
De impact op jou en je baby
Het wachten op onderzoeken, ingrepen en uitslagen is een emotionele achtbaan. Misschien voel je je verscheurd tussen de drang naar zekerheid en de angst voor de kleine risico’s van de test. Het is van groot belang om jezelf de ruimte te geven om deze gevoelens te ervaren.
Praat erover met je partner, je verloskundige, je arts of met andere mensen die belangrijk voor je zijn, zoals vrienden, ouders of iemand anders in wie je vertrouwen hebt. Vraag door totdat je het helemaal begrijpt. Onthoud: het is jóuw lichaam en jóuw zwangerschap. Je bent op geen enkel moment verplicht om een vlokkentest te laten doen. De medisch specialisten in het ziekenhuis zijn er om jou zo goed mogelijk te adviseren en de opties uiteen te zetten, maar de uiteindelijke beslissing ligt altijd bij jou. Zelfs als je al op de afspraak bent en je besluit toch af te zien van de ingreep, is dat helemaal prima.
Samenvattend
De vlokkentest is een uiterst geavanceerde, betrouwbare methode om in een vroeg stadium van de zwangerschap helderheid te krijgen over de genetische gezondheid van je kindje. Of de arts het weefsel nu afneemt via je buik of via je vagina, de ingreep wordt met de grootst mogelijke precisie en zorgvuldigheid uitgevoerd in speciaal daarvoor ingerichte centra. De extra risico’s zijn vandaag de dag heel klein, hoewel de onzekerheid en de wachttijd emotioneel pittig kunnen zijn.
Neem de tijd die je nodig hebt om informatie te laten bezinken. Met de juiste, feitelijke kennis op zak ben je in staat om weloverwogen beslissingen te nemen. Wat je ook besluit te doen, weet dat er een heel netwerk van betrokken en kundige zorgverleners klaarstaat om je hierbij te begeleiden en te ondersteunen.
Bronnen:
-
Akolekar, R., Beta, J., Picciarelli, G., Ogilvie, C., & D’Antonio, F. (2015). Procedure-related risk of miscarriage following amniocentesis and chorionic villus sampling: A systematic review and meta-analysis. Ultrasound in Obstetrics & Gynecology, 45(1), 16–26.
-
De Jonge, A., Verhoeven, C., Feijen-de Jong, E., Van Dillen, J., & Bakker, P. (2025). Praktische verloskunde (15e herz. dr.). BSL Media & Learning.
-
Nederlandse Vereniging voor Obstetrie & Gynaecologie (NVOG). (2017). NVOG-nota invasieve prenatale diagnostiek.
-
Rijksinstituut voor Volksgezondheid en Milieu (RIVM). (z.d.). Vervolgonderzoek: vlokkentest, vruchtwaterpunctie, NIPT. Prenatale en neonatale screeningen. https://www.rivm.nl (geraadpleegd op 4 mei 2026)