Wat is een open ruggetje precies?
Spina bifida is een aangeboren afwijking aan de wervelkolom. Letterlijk betekent de term ‘gespleten wervelkolom’. Tijdens de ontwikkeling van de baby in de baarmoeder sluiten de wervelbogen, de botstructuren die het ruggenmerg beschermen, zich niet volledig.
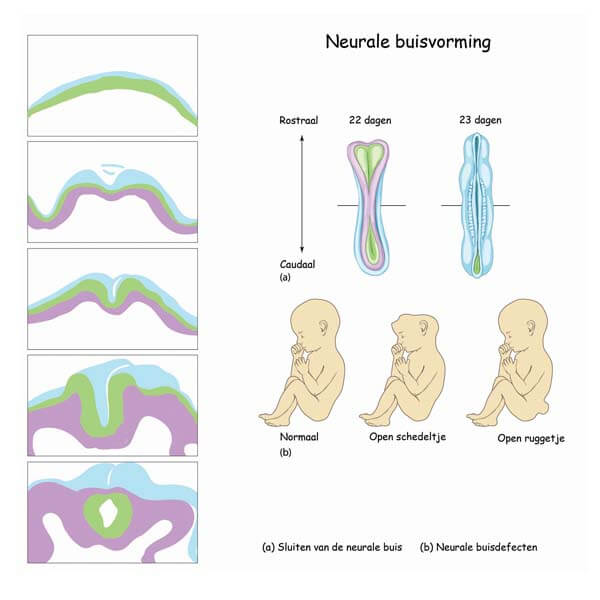
Dit gebeurt al heel vroeg in de zwangerschap. De basis voor het zenuwstelsel wordt gevormd door de zogenoemde neurale buis. Normaal gesproken sluit deze buis zich volledig rond de 26e tot 28e dag na de bevruchting. Dat is dus al in de vierde week van de zwangerschap, een moment waarop veel vrouwen net ontdekken dat ze zwanger zijn.
Bij spina bifida gaat er iets mis in dit sluitingsproces. Hierdoor ontstaat er een opening in de wervelkolom. In ongeveer 80% van de gevallen bevindt dit defect zich in het lumbale gebied, oftewel de onderrug. De gevolgen hiervan lopen sterk uiteen, afhankelijk van de grootte van de opening en of het ruggenmerg zelf betrokken is.
De verschillende vormen van spina bifida
Niet elk open ruggetje is hetzelfde. In de medische wereld maken we onderscheid tussen twee hoofdvormen: de verborgen variant en de open variant. Het verschil is belangrijk voor de prognose en de klachten.
- Spina bifida occulta (verborgen):
Bij deze vorm zijn de wervelbogen weliswaar niet goed gesloten, maar de huid over de rug is intact. Het ruggenmerg en de vliezen puilen niet naar buiten. Dit is de mildste variant. Veel mensen hebben deze aandoening zonder dat ze het weten, omdat het vaak geen klachten geeft. Soms is er aan de buitenkant van de huid wel iets te zien dat verraadt dat de wervel eronder niet gesloten is, zoals een plukje haar, een kuiltje (ook wel dimple genoemd) of een wijnvlekje precies op de plek van het defect. - Spina bifida aperta (open) of Cystica:
Bij deze vorm is er sprake van een zichtbare zwelling of blaas (kèle) op de rug. De huid is hierbij vaak niet gesloten of heel dun. Deze vorm wordt verder onderverdeeld in twee types. Bij een meningocèle puilen alleen de vliezen en het hersenvocht uit in de vochtblaas, maar zit het ruggenmerg nog op de juiste plek. Bij een meningomyelocèle, de ernstigste vorm, puilen ook de ruggenmergszenuwen zelf uit, wat vaak leidt tot onherstelbare zenuwschade.
Hoe ontstaat een neuralebuisdefect?
Het is voor ouders vaak een grote vraag: “Waarom is dit gebeurd?” Het ontstaan van spina bifida is complex en zelden toe te schrijven aan één enkele oorzaak. We spreken van een multifactorieel probleem. Dit betekent dat het ontstaat door een samenloop van genetische aanleg en omgevingsfactoren.
Erfelijkheid speelt een rol, maar is niet allesbepalend. Als ouders eerder een kindje met een neuralebuisdefect hebben gekregen, is de herhalingskans bij een volgende zwangerschap ongeveer 2%. Ook als één van de ouders zelf spina bifida heeft, is het risico verhoogd. Daarnaast kan de aandoening geassocieerd zijn met bepaalde chromosoomafwijkingen, zoals trisomie 13 en 18 (waarop gescreend kan worden met de NIPT-test).
Risicofactoren en preventie
Naast genetica zijn er externe factoren die de kans op een open ruggetje vergroten. Gelukkig zijn er ook manieren om dit risico te verkleinen. Een van de bekendste risicofactoren is een tekort aan foliumzuur (vitamine B11). Foliumzuur is essentieel voor de celdeling en de vorming van de neurale buis. Omdat de neurale buis al sluit voordat de meeste vrouwen weten dat ze zwanger zijn, adviseert de Gezondheidsraad aan alle vrouwen met een kinderwens om tijdig te beginnen met supplementen.
Het standaardadvies is om dagelijks 400 tot 500 microgram foliumzuur te slikken. Start hiermee vier weken voordat je stopt met anticonceptie en ga door tot je tien weken zwanger bent. Voor vrouwen met een verhoogd risico, bijvoorbeeld door medicijngebruik, een eerder kindje met spina bifida of zwangerschapsdiabetes, geldt vaak een ander advies. Zij krijgen doorgaans een veel hogere dosering van 5 mg per dag voorgeschreven, altijd in overleg met een arts.
Prenatale screening: wat zien ze op de echo?
Tijdens de zwangerschap wordt er op verschillende momenten gekeken naar de ontwikkeling van de baby. Spina bifida is een aandoening die tegenwoordig vaak al voor de geboorte wordt ontdekt.
De screening begint al in het eerste trimester. Bij de 13-wekenecho kunnen ernstige neuralebuisdefecten soms al worden waargenomen. Echter, het belangrijkste moment voor diagnostiek is de 20-wekenecho (het Structureel Echoscopisch Onderzoek).
Bij een spina bifida aperta is de detectiekans tijdens de 20-wekenecho zeer groot; bijna 100% van deze gevallen wordt opgemerkt. De echoscopist kijkt niet alleen naar de ruggengraat zelf, maar ook naar indirecte signalen in de hersenen van de baby. Zo kan de schedel aan de voorzijde iets ingedeukt zijn (het lemon sign) of kunnen de kleine hersenen vervormd zijn (het banana sign). Ook verwijde hersenkamers (ventriculomegalie) kunnen wijzen op het begin van een waterhoofd.
Als er bij de screening een verdenking ontstaat, word je direct doorverwezen naar een Centrum voor Prenatale Diagnostiek. Vaak wordt er dan ook een vruchtwaterpunctie aangeboden om chromosoomafwijkingen uit te sluiten, omdat dit de prognose en de behandelkeuzes beïnvloedt.
De gevolgen voor je kindje
De impact van spina bifida op het leven van een kind kan variëren van nauwelijks merkbaar tot ernstig gehandicapt. Dit hangt volledig af van de locatie van het defect (hoe hoger op de rug, hoe meer uitval) en de mate waarin het ruggenmerg beschadigd is. Bij de ernstigere vormen, zoals meningomyelocèle, moet rekening gehouden worden met de volgende complicaties:
- Motorische beperkingen en verlamming:
Omdat de zenuwen die de benen aansturen beschadigd zijn, kan er sprake zijn van krachtsverlies of een volledige verlamming van de benen. Ook gevoelsstoornissen komen voor. - Incontinentie:
De zenuwen die de blaas en darmen aansturen, liggen in het onderste deel van de rug. Schade hieraan leidt vaak tot problemen met het ophouden van urine en ontlasting, waardoor katheterisatie of darmspoelingen nodig kunnen zijn. - Hydrocefalie (Waterhoofd):
Bij veel kinderen met spina bifida is de afvoer van hersenvocht verstoord. Het vocht hoopt zich op in de hersenen, wat voor verhoogde druk zorgt. Dit kan leiden tot cognitieve en motorische beperkingen. Vaak is het plaatsen van een drain noodzakelijk. - Orthopedische problemen:
Door de verstoorde spierbalans in de benen kunnen voetafwijkingen ontstaan, zoals klompvoeten. Ook verkrommingen van de wervelkolom (scoliose) komen vaker voor.
Behandeling en moeilijke keuzes
Het horen van de diagnose spina bifida tijdens de zwangerschap zet de wereld van aanstaande ouders op zijn kop. Er volgt een periode van intensieve gesprekken met specialisten, waaronder kinderneurologen en gynaecologen, om de ernst van de situatie in te schatten.
De keuze rondom de zwangerschap
Als de diagnose voor de 24e zwangerschapsweek wordt gesteld, staan ouders voor de zware keuze of ze de zwangerschap willen voortzetten of afbreken. Dit is een enorm persoonlijk en emotioneel besluit, waarbij de verwachte kwaliteit van leven van het kindje centraal staat. Artsen zullen ouders hierin zo feitelijk en empathisch mogelijk begeleiden, maar de keuze ligt uiteindelijk bij de ouders.
Opereren in de baarmoeder?
Wanneer ouders besluiten de zwangerschap voort te zetten, zijn er verschillende behandeltrajecten. Een relatief nieuwe ontwikkeling is foetale chirurgie. In zeer gespecialiseerde centra is het soms mogelijk om de baby al in de baarmoeder te opereren, meestal rond de 24e week.
Bij deze complexe operatie wordt de rug van de baby gesloten terwijl hij of zij nog in de buik zit. Het doel is om verdere schade door het vruchtwater aan de openliggende zenuwen te beperken. Studies tonen aan dat deze ingreep de neurologische uitkomst kan verbeteren en de kans verkleint dat het kindje later een drain nodig heeft voor een waterhoofd. Echter, het is geen wondermiddel: het geneest de spina bifida niet volledig en de operatie brengt risico’s met zich mee voor de moeder en de baby, zoals een verhoogde kans op vroeggeboorte.
Behandeling na de geboorte
Wordt er gekozen voor behandeling na de geboorte, dan ziet het traject er anders uit. De baby wordt na de bevalling direct op de zij gelegd om druk op de zwelling te voorkomen. Het defect wordt steriel afgedekt om infecties, zoals hersenvliesontsteking (meningitis), te voorkomen. Meestal volgt er binnen 24 tot 48 uur een operatie door de neurochirurg om de rug te sluiten.
Het is belangrijk om te realiseren dat deze operatie (zowel prenataal als postnataal) bedoeld is om de situatie te stabiliseren en verdere schade of infecties te voorkomen. Zenuwschade die al is ontstaan tijdens de ontwikkeling in de baarmoeder, is helaas onomkeerbaar. Na de operatie volgt een langdurig traject van revalidatie en controles, waarbij een team van specialisten betrokken blijft bij de ontwikkeling van het kind.
Tot slot
De diagnose ‘open ruggetje’ is complex en kent vele gezichten. Van een nauwelijks zichtbaar plekje op de huid tot een aandoening die intensieve zorg vraagt. De medische wetenschap heeft de afgelopen jaren grote stappen gemaakt, zowel in diagnostiek als in behandeling. Door het slikken van foliumzuur kunnen veel gevallen voorkomen worden en dankzij geavanceerde echo’s kunnen ouders zich vroegtijdig voorbereiden op wat komen gaat.
Mocht je te maken krijgen met deze diagnose of twijfels hebben over je risico, weet dan dat er gespecialiseerde teams klaarstaan. Zij kunnen je niet alleen voorzien van medische feiten, maar je ook begeleiden bij de impact die dit heeft op jullie leven en dat van je toekomstige kindje.
Bronnen:
- Torchia, M. G., & Persaud, T. V. N. (2024). The developing human: Clinically oriented embryology (12th ed.). Elsevier Health Sciences.
- Bakker, R., & van der Hulst, L. (2025). Praktische verloskunde (5e herz. druk). Bohn Stafleu van Loghum.
- Blackburn, S. T. (2023). Maternal, fetal, & neonatal physiology: A clinical perspective (6th ed.). Elsevier.
- Widmaier, E. P., Raff, H., & Strang, K. T. (2023). Vander’s human physiology: The mechanisms of body function (16th international student ed., eBook). McGraw-Hill Education.









