Wat is de rhesusfactor precies?
Je bloedgroep bestaat uit een letter (A, B, AB of O) en een plusje of een minnetje. Dat plusje of minnetje, dat is je rhesusfactor. De rhesusfactor (Rh) is eigenlijk een bepaald eiwit dat op de buitenkant van je rode bloedcellen zit. We noemen dit specifieke eiwit het D-antigeen.
Het werkt heel simpel:
- RhD-positief: Heb je dit eiwit wel op je bloedcellen? Dan ben je rhesus-positief.
- RhD-negatief: Heb je dit eiwit niet? Dan ben je rhesus-negatief.
De meeste mensen hebben dit eiwit wel. In Nederland is ongeveer 84% van de bevolking rhesus-positief. Een kleinere groep, zo’n 16% van de mensen, heeft dit eiwit niet en is dus rhesus-negatief. Op zichzelf is rhesus-negatief zijn geen aandoening; het is gewoon een variatie, net zoals de ene persoon blauwe ogen heeft en de ander bruine. Het wordt pas een aandachtspunt als je zwanger bent, en dan specifiek als jij negatief bent en je baby positief.
Hoe werkt rhesus tijdens de zwangerschap?
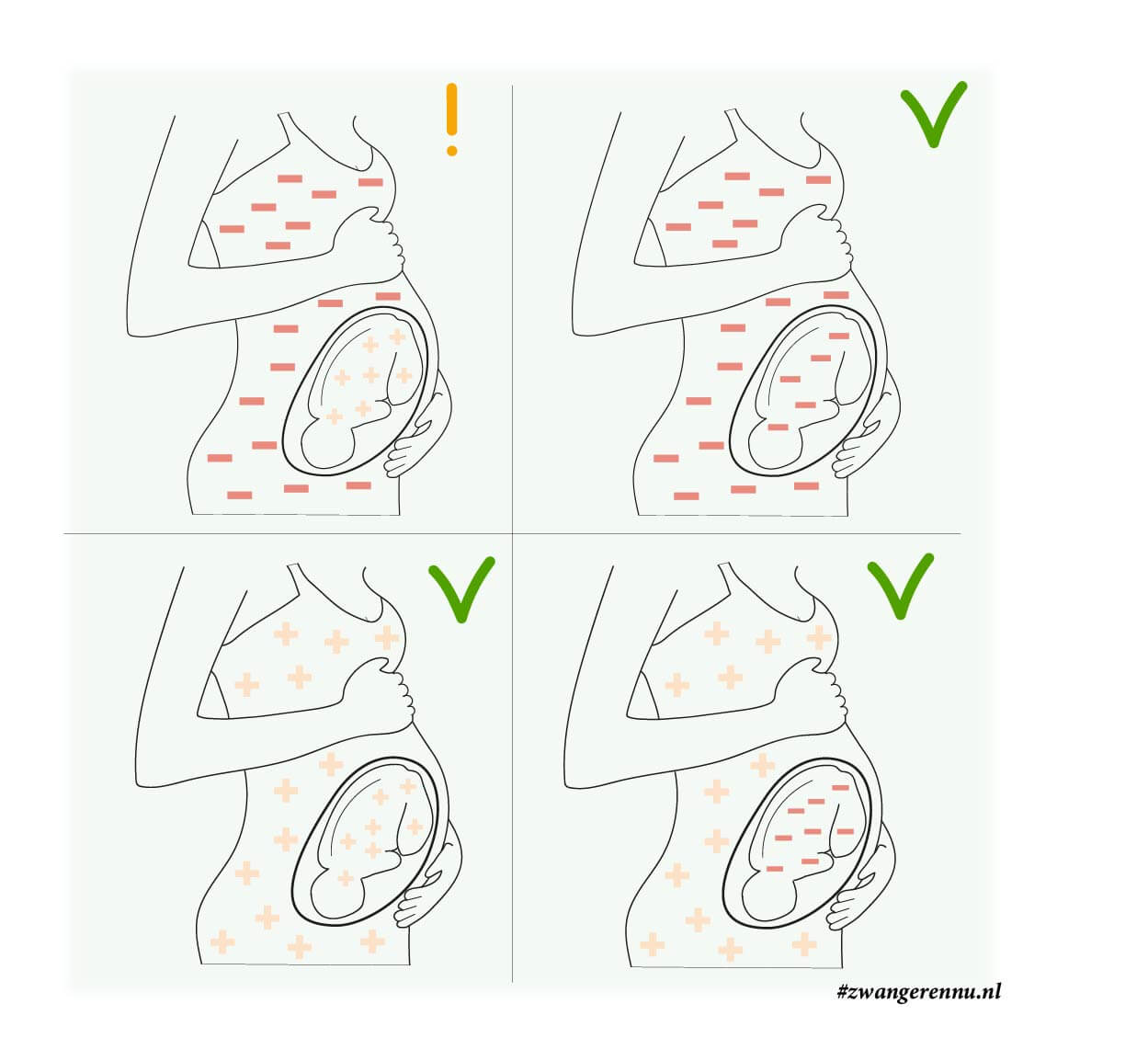
Tijdens je zwangerschap zijn jouw bloedsomloop en die van je baby strikt van elkaar gescheiden door de placenta. In principe komt het bloed van je kindje dus niet in jouw lichaam terecht. Toch kan er soms, bijvoorbeeld tijdens de bevalling, een heel klein beetje bloed van de baby in jouw bloedbaan lekken. We noemen dit foetomaternale transfusie.
Hier ontstaat de mogelijke mismatch. Stel: jij bent rhesus-negatief (je hebt het D-eiwit niet) en je bent zwanger van een kindje dat rhesus-positief is (het kindje heeft het eiwit wel, geërfd van de vader).
Als er dan bloedcellen van je baby in jouw bloed komen, ziet jouw lichaam die positieve bloedcellen als ‘indringers’. Je immuunsysteem komt in actie en gaat antistoffen aanmaken om deze vreemde cellen op te ruimen. Dit proces noemen we rhesusimmunisatie of allo-immunisatie.
Is dit gevaarlijk voor je eerste kindje?
Meestal merkt je eerste kindje hier niets van. Het aanmaken van die antistoffen kost namelijk tijd. Tegen de tijd dat jouw lichaam voldoende antistoffen heeft aangemaakt, is de baby vaak al geboren.
Het risico zit hem vooral in een volgende zwangerschap. Je lichaam heeft dan zogenaamde ‘geheugencellen’ aangemaakt. Als je bij een tweede zwangerschap weer zwanger bent van een rhesus-positief kindje, herkent je lichaam dit razendsnel. De antistoffen die je lichaam dan aanmaakt (IgG-antistoffen), zijn klein genoeg om door de placenta heen te gaan. Ze komen bij de baby terecht en breken daar de rode bloedcellen af.
De gevolgen: Rhesusziekte (HZFP)
Wanneer de antistoffen van de moeder de rode bloedcellen van de baby afbreken, spreken we van rhesusziekte, of met een medische term: Hemolytische Ziekte van de Foetus en Pasgeborene (HZFP).
Rode bloedcellen zijn belangrijk voor het vervoeren van zuurstof. Als deze worden afgebroken, krijgt je baby bloedarmoede (anemie).
- In de baarmoeder: Om het tekort aan bloedcellen te compenseren, gaan de lever en de milt van de baby overuren draaien om extra bloed aan te maken. Hierdoor kunnen deze organen opzwellen. Als de bloedarmoede heel ernstig wordt, kan het hartje van de baby het moeilijk krijgen en kan er vochtophoping in het lichaampje ontstaan (hydrops foetalis).
- Na de geboorte: Na de geboorte worden de afgebroken bloedcellen omgezet in bilirubine, een gele afvalstof. Normaal ruimt de lever dit op, maar bij een pasgeborene gaat dit nog niet zo snel. Als er veel bloedafbraak is, kan de baby ernstig geel gaan zien (geelzucht). Als dit niet behandeld wordt, kan dit schadelijk zijn voor de hersenen.
Dit klinkt natuurlijk heel heftig. Gelukkig is de zorg in Nederland er volledig op gericht om dit te voorkomen. Dankzij het screeningsprogramma komt ernstige rhesusziekte tegenwoordig nog maar zelden voor.
Screening: Hoe wordt dit gecontroleerd?
In Nederland is de screening heel goed geregeld.
1. De eerste controle (rond 12 weken)
Bij de eerste afspraak bij de verloskundige wordt er altijd bloed afgenomen. In het laboratorium wordt jouw bloedgroep (A, B, AB, O) en je rhesusfactor (D) bepaald. Ook wordt er gekeken of er toevallig al antistoffen in je bloed aanwezig zijn.
Blijkt uit dit onderzoek dat je rhesus-positief bent? Dan is er niks aan de hand en stopt het onderzoek hier. Blijkt dat je rhesus-negatief bent? Dan kom je in aanmerking voor vervolgonderzoek.
2. De vervolgscreening (bij 27 weken)
Ben je rhesus D-negatief? Dan wordt er in week 27 van je zwangerschap opnieuw bloed bij je afgenomen. Dit is een hele slimme test. In jouw bloed zit namelijk ook een heel klein beetje DNA van je baby. Het laboratorium kan via jouw bloed bepalen of je kindje rhesus-positief of rhesus-negatief is.
- Is je kindje rhesus-negatief (net als jij)? Dan is er geen risico. Je lichaam ziet het bloed van de baby niet als vreemd. Je hoeft verder niets te doen.
- Is je kindje rhesus-positief? Dan bestaat de kans dat jouw lichaam antistoffen gaat maken. Om dit te voorkomen, krijg je een preventieve behandeling.
Tijdens deze controle bij 27 weken wordt ook nogmaals gecontroleerd of je lichaam niet zelf al antistoffen heeft aangemaakt.
Preventie: De rhesusprik (Anti-D)
Als jij rhesus-negatief bent en je baby rhesus-positief, wil je voorkomen dat jouw lichaam in de aanval gaat. Hiervoor bestaat een heel effectief medicijn: anti-D-immunoglobuline, in de volksmond ‘de rhesusprik’ genoemd.
Hoe werkt het?
De rhesusprik bevat kant-en-klare antistoffen. Als er bloedcellen van de baby in jouw bloedbaan terecht zijn gekomen, ruimen deze antistoffen die cellen direct op. Ze ‘vangen’ de cellen van de baby weg vòòrdat jouw eigen immuunsysteem ze ontdekt. Hierdoor krijgt jouw eigen afweersysteem geen seintje om zelf antistoffen en geheugencellen aan te maken. Je voorkomt hiermee problemen voor deze zwangerschap én voor alle volgende zwangerschappen.
Wanneer krijg je de prik?
- Tijdens de zwangerschap (Week 30): Je krijgt uit voorzorg een injectie met 1.000 IE anti-D. Dit is om eventuele ‘lekkage’ van bloed tijdens het derde trimester op te vangen.
- Na de bevalling: Na de bevalling krijg je binnen 48 uur (uiterlijk 72 uur) nogmaals een rhesusprik. Dit ruimt de bloedcellen op die eventueel tijdens de bevalling in jouw lichaam zijn gekomen.
Extra risicomomenten
Soms is er eerder in de zwangerschap een situatie waarbij bloed van de baby en moeder kan mengen. Denk aan een val op je buik, een auto-ongeluk (buiktrauma), een versie (het draaien van de baby bij een stuitligging) of een vlokkentest/vruchtwaterpunctie. Ook bij een miskraam na 10 weken zwangerschap of een buitenbaarmoederlijke zwangerschap kan dit gebeuren. In die gevallen zal de arts of verloskundige je vaak extra anti-D toedienen om de aanmaak van antistoffen te voorkomen.
Wat als je al antistoffen hebt?
Soms komt het voor dat een vrouw al antistoffen heeft aangemaakt, bijvoorbeeld door een eerdere zwangerschap of een bloedtransfusie in het verleden. In dat geval heeft de rhesusprik (anti-D) geen zin meer; je immuunsysteem staat immers al ‘aan’.
Is dit bij jou het geval? Geen paniek. Je wordt dan doorgestuurd naar een gynaecoloog in een gespecialiseerd ziekenhuis. Je zwangerschap wordt intensief begeleid.
- Doppler-echoscopie: De arts kan met een echo de bloedstroomsnelheid in de hersenen van de baby meten. Als het bloed heel snel stroomt, kan dat wijzen op bloedarmoede (dun bloed stroomt sneller).
- Behandeling in de baarmoeder: Mocht de baby ernstige bloedarmoede krijgen, dan kan de baby al in de baarmoeder een bloedtransfusie krijgen (Intra-uteriene transfusie). In Nederland is het LUMC in Leiden hierin gespecialiseerd. De overlevingskansen bij deze behandeling zijn heel hoog (meer dan 90%).
- Na de geboorte: Soms heeft de baby na de geboorte intensieve lichttherapie (onder de lamp) of een wisseltransfusie nodig om het teveel aan bilirubine weg te werken.
Andere bloedgroepen: Rhesus c en Kell
Naast de bekende Rhesus D-factor, wordt er bij de screening ook naar andere antistoffen gekeken. Het menselijk bloedgroepensysteem is namelijk best complex.
Rhesus c (kleine c): Een minder bekend, maar belangrijk broertje
Het rhesussysteem is eigenlijk een hele familie van bloedgroepen. Naast de bekende hoofdletter D, bestaat er ook een rhesusfactor ‘kleine c’. Ongeveer 20% van de Nederlandse vrouwen heeft dit stofje niet en is dus Rhesus c-negatief.
Hoewel je er minder vaak over hoort, is Rhesus c medisch gezien erg belangrijk. Als jij Rhesus c-negatief bent en je baby is Rhesus c-positief (geërfd van de vader), kan je lichaam antistoffen (anti-c) gaan aanmaken. Dit werkt hetzelfde als bij de Rhesus D-factor, maar er is een cruciaal verschil in de aanpak.
Geen preventieve prik
Voor Rhesus c bestaat er helaas geen preventieve injectie, zoals de rhesusprik bij Rhesus D. We kunnen het aanmaken van antistoffen dus niet vooraf voorkomen. Daarom is tijdige opsporing de enige manier om je kindje te beschermen.
Extra controle in week 27
Omdat we het niet kunnen voorkomen, houden verloskundigen Rhesus c-negatieve vrouwen extra goed in de gaten. Uit onderzoek blijkt dat antistoffen tegen kleine c vaak pas later in de zwangerschap ontstaan. Daarom wordt jouw bloed – als je c-negatief bent – in week 27 opnieuw gecontroleerd.
Worden er bij die controle antistoffen gevonden? Dan wordt er direct actie ondernomen:
- Vaderonderzoek: Eerst wordt gekeken of de vader drager is van de kleine c. Heeft hij het niet? Dan kan de baby het ook niet hebben en is er geen enkel gevaar.
- Monitoring: Kan de baby het wél hebben? Dan word je doorverwezen naar het ziekenhuis. Artsen houden de conditie van de baby dan nauwlettend in de gaten met echo’s en bloedonderzoek.
Het klinkt misschien spannend, maar weet dat ernstige gevolgen zeldzaam zijn. Mocht het toch nodig zijn, dan zijn de behandelmethoden (zoals een bloedtransfusie in de baarmoeder) tegenwoordig zeer geavanceerd en effectief. De screening is er puur op gericht om er op tijd bij te zijn.
Kell en andere antistoffen
Er zijn nog veel meer bloedgroep-systemen, zoals Kell, Duffy en Kidd. Hiervan is Kell (K1) de belangrijkste na Rhesus D en c. Ook hiervoor geldt: bij de eerste bloedafname wordt gecontroleerd of je antistoffen hebt. Als dat zo is, wordt je zwangerschap extra gemonitord.
ABO-bloedgroepen
Misschien vraag je je af: “Ik heb bloedgroep O en mijn man A, is dat erg?” Dit noemen we ABO-incompatibiliteit. Dit komt veel vaker voor dan rhesusproblemen. Gelukkig geeft dit tijdens de zwangerschap bijna nooit problemen. De antistoffen die hierbij horen zijn namelijk vaak te groot om door de placenta te gaan. Wel kan de baby na de geboorte iets geler zien dan gemiddeld, maar dit is meestal goed te behandelen met lichttherapie.
Tot slot
Het lezen over antistoffen, bloedafbraak en injecties kan best even schrikken zijn. Het is belangrijk om te onthouden dat de rhesusfactor tijdens de zwangerschap in Nederland een van de best gecontroleerde medische processen is.
Dankzij de hielprik, de bloedscreening bij 12 en 27 weken en de beschikbaarheid van de rhesusprik (anti-D), zijn de risico’s enorm afgenomen. De overgrote meerderheid van de rhesus-negatieve vrouwen doorloopt een gezonde zwangerschap en krijgt een gezonde baby.
Heb je na het lezen van dit artikel twijfels over jouw bloedgroep of vraag je je af of je een risico hebt gelopen (bijvoorbeeld na een val)? Bespreek dit dan altijd even met je verloskundige. Zij kan je precies vertellen hoe het in jouw specifieke situatie zit en of er actie nodig is.
Bronnen
- Rijksinstituut voor Volksgezondheid en Milieu. (2025, 13 maart). Erytrocytenimmunisatie: RhD, Rhc, IEA. Draaiboek PSIE. https://draaiboekpsie.nl/aandoeningen/erytrocytenimmunisatie-rhd-rhc-iea
- Bakker, R., & van der Hulst, L. (2025). Praktische verloskunde (5e herz. druk). Bohn Stafleu van Loghum.
- Blackburn, S. T. (2023). Maternal, fetal, & neonatal physiology: A clinical perspective (6th ed.). Elsevier
- Mayes, L. L. (2020). Mayes’ midwifery (16th ed.). Elsevier.
- Widmaier, E. P., Raff, H., & Strang, K. T. (2023). Vander’s human physiology: The mechanisms of body function (16th international student ed., eBook). McGraw-Hill Education.