Wat is PCOS precies?
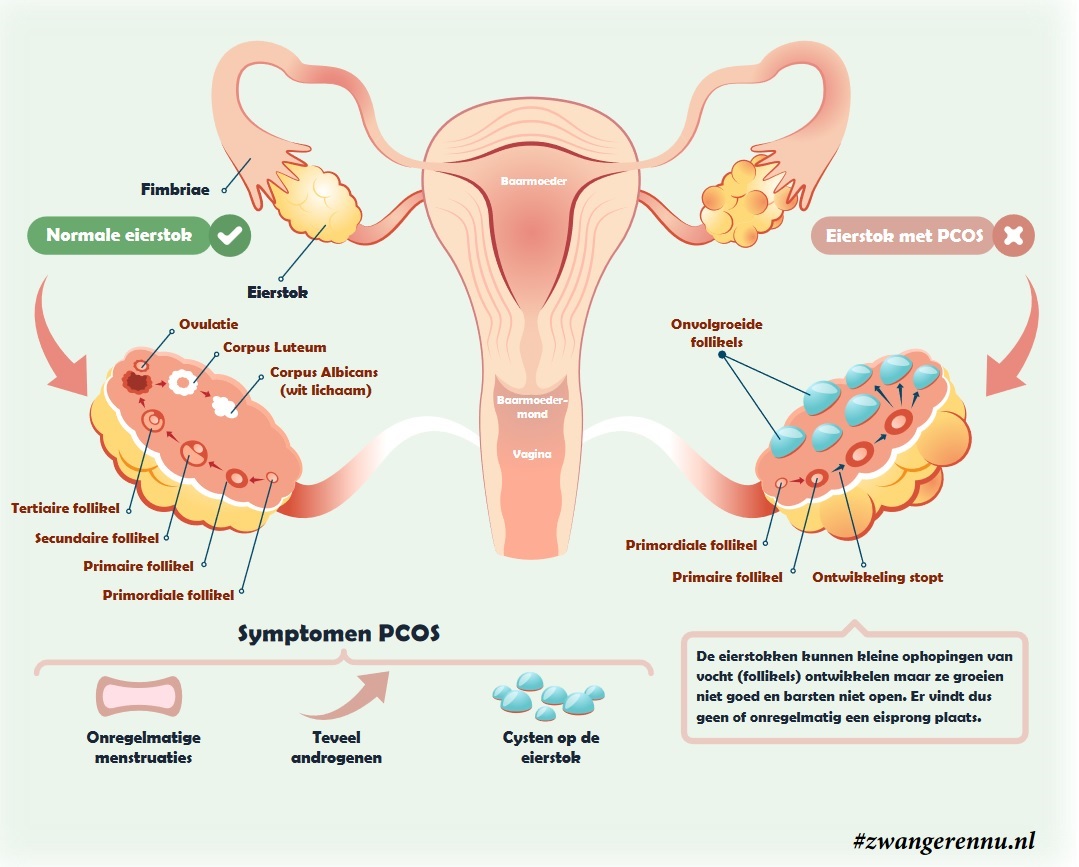
PCOS is een complexe hormonale afwijking die zich bij iedere vrouw anders uit. De naam ‘Polycysteus Ovariumsyndroom’ suggereert dat er cysten (gezwellen) in de eierstokken zitten, maar dat is medisch gezien niet helemaal juist. Wat er feitelijk gebeurt, is dat er door een verstoring in de hormoonhuishouding meerdere kleine follikels (vochtblaasjes waarin een eicel hoort te rijpen) in de eierstokken ontstaan.
Deze blaasjes groeien echter niet goed door. Hierdoor vindt er geen volledige rijping van een eicel plaats, waardoor de eisprong (ovulatie) uitblijft of zeer onregelmatig is. Dit heeft direct effect op je kans om op natuurlijke wijze zwanger te worden, omdat er simpelweg geen eicel beschikbaar is voor bevruchting. Naast deze reproductieve problemen kan PCOS ook invloed hebben op je stofwisseling (metabolisme) en je mentale welzijn.
PCOS en je hormoonhuishouding
Om te begrijpen waarom zwanger worden bij PCOS lastiger kan zijn, moeten we kijken naar de balans tussen verschillende hormonen in je bloed. Bij een gezonde cyclus werken het Follikelstimulerend Hormoon (FSH) en het Luteïniserend Hormoon (LH) nauw samen om een eicel te laten rijpen en te laten springen. Bij vrouwen met PCOS is deze samenwerking verstoord:
- FSH is te laag: Hierdoor krijgen de blaasjes in de eierstokken niet het signaal dat ze moeten uitgroeien tot een rijpe eicel.
- LH is te hoog: Een te hoge spiegel van dit hormoon zorgt ervoor dat de menstruatiecyclus ontregeld raakt. Soms wordt er gezocht naar een LH-piek die bij PCOS lastig vindbaar kan zijn.
- Testosteron is verhoogd: Vrouwen maken van nature een kleine hoeveelheid mannelijk hormoon (androgenen) aan, maar bij PCOS is dit gehalte vaak te hoog. Dit verstoort de rijping van eicellen verder.
- Insulinegehalte: Vaak is er sprake van een verhoogd insulinegehalte. Als je lichaam minder gevoelig wordt voor insuline (insulineresistentie), gaat je lichaam nog meer insuline aanmaken. Dit stimuleert de eierstokken om nóg meer mannelijke hormonen te produceren.
Wat is de oorzaak van PCOS?
De medische wetenschap heeft de exacte oorzaak van PCOS nog niet volledig in kaart gebracht. Het lijkt te gaan om een wisselwerking tussen je genetische aanleg en omgevingsfactoren. Als het in je familie voorkomt, heb je een grotere kans om het zelf ook te ontwikkelen.
Een rol is weggelegd voor de insulinesignalen in je spieren. Wanneer die signalen niet goed doorkomen, ontstaat er insulineresistentie. Je lichaam moet dan harder werken om suikers te verwerken. Deze hormonale onbalans, gecombineerd met de verhoogde aanmaak van androgenen in de eierstokken, leidt ertoe dat follikels vroegtijdig worden afgebroken. Het resultaat is de kenmerkende ‘krans’ van kleine blaasjes in de eierstokken en het uitblijven van de eisprong.
Bron afbeelding: Bernhoven
De symptomen van PCOS herkenning
De symptomen van PCOS zijn zeer uiteenlopend. We verdelen de symptomen vaak in vier categorieën:
1. Reproductieve symptomen
Dit zijn de signalen die direct te maken hebben met je vruchtbaarheid. Denk aan een zeer onregelmatige menstruatiecyclus of het volledig wegblijven van de menstruatie (amenorroe).
2. Uiterlijke kenmerken (Hyperandrogenisme)
Door het teveel aan mannelijk hormoon kun je last krijgen van hirsutisme (overmatige haargroei op kin, borst of buik), ernstige acné of haaruitval op het hoofd (alopecia).
3. Metabole symptomen (Stofwisseling)
Veel vrouwen ervaren gewichtstoename, vaak rond de buik. Er is een verhoogd risico op diabetes type 2, hoge bloeddruk en een verstoord cholesterolgehalte. Ook acanthosis nigricans (donkere verkleuringen in de huidplooien) kan voorkomen.
4. Psychologische impact
De onzekerheid over de kinderwens en uiterlijke veranderingen kunnen leiden tot depressieve gevoelens, angststoornissen, een negatief lichaamsbeeld en soms eetstoornissen.
Hoe stelt de arts de diagnose PCOS?
Wanneer je merkt dat je cyclus onregelmatig is en je een kinderwens hebt, is de gang naar de huisarts of gynaecoloog een belangrijke stap. Om de diagnose PCOS te stellen, gebruiken artsen wereldwijd de zogenaamde ‘Rotterdam-criteria’. Het is goed om te weten dat je niet aan álle kenmerken hoeft te voldoen; je krijgt de diagnose als er sprake is van minimaal twee van de volgende drie punten:
1. Onregelmatige of afwezige eisprong (Oligo- of anovulatie)
Dit is voor veel vrouwen de meest herkenbare factor. Je merkt dat je menstruatie onvoorspelbaar is, dat er vaak meer dan 35 tot 45 dagen tussen je periodes zit, of dat je minder dan acht keer per jaar ongesteld wordt. Medisch gezien betekent dit dat de eicelrijping niet consistent verloopt, waardoor de kans op een bevruchting simpelweg minder vaak per jaar voorkomt.
2. Verhoogde mannelijke hormonen (Hyperandrogenisme)
De arts kijkt hierbij naar ‘uiterlijke’ of ‘innerlijke’ signalen van een overschot aan mannelijke hormonen (androgenen). Uiterlijk kan dit zich uiten in acné of ongewenste haargroei op plekken zoals je kin, bovenlip of buik. Daarnaast kan de arts via een bloedonderzoek vaststellen of de waarden van bijvoorbeeld testosteron in je bloed daadwerkelijk verhoogd zijn.
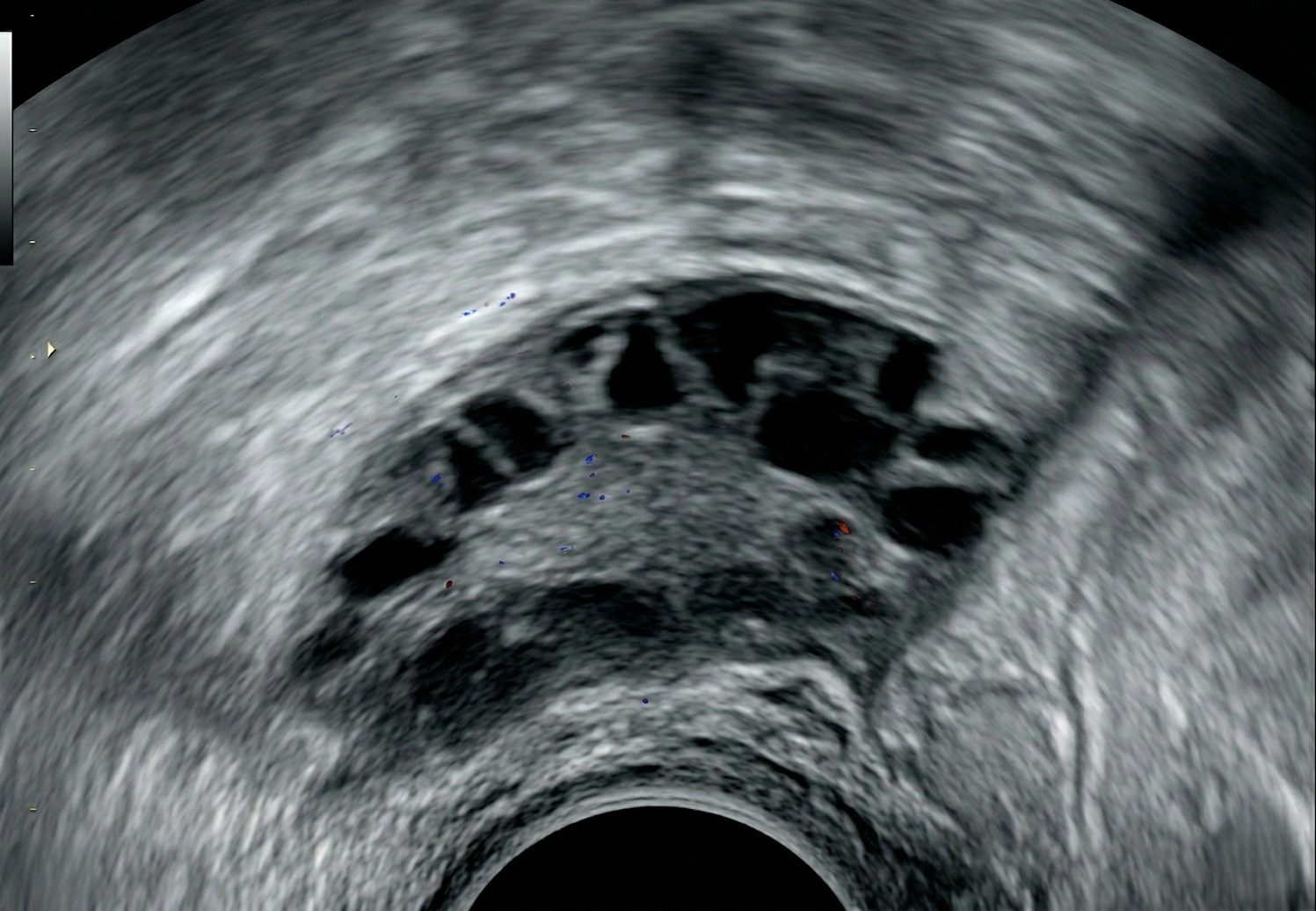
3. Meerdere blaasjes op de eierstokken (PCOM)
Via een inwendige echo kan de gynaecoloog je eierstokken in beeld brengen. Er is sprake van een polycysteuze eierstok (PCOM) als er 20 of meer kleine follikels (vochtblaasjes) per eierstok te zien zijn, of als het volume van de eierstok vergroot is (meer dan 10 ml). Deze blaasjes zijn de eicellen die wel ‘klaarstaan’, maar door de hormonale onbalans niet tot een volledige rijping en eisprong komen.
Goed om te onthouden: De diagnose is bedoeld om jou de juiste ondersteuning te bieden. Zodra helder is welk van deze criteria bij jou een rol spelen, kan de arts een behandelplan opstellen dat precies aansluit bij jouw lichaam en jouw weg naar een zwangerschap.
PCOS en overgewicht: de wisselwerking
Er bestaat een sterke wisselwerking tussen gewicht en de ernst van PCOS. Overgewicht, met name buikvet, verergert de insulineresistentie, wat weer leidt tot meer testosteronproductie. Dit creëert een vicieuze cirkel die vruchtbaarheidsproblemen en andere klachten verergert. Opvallend is dat insulineresistentie ook voorkomt bij 75% van de slanke vrouwen met PCOS.
Wanneer moet je naar de huisarts?
Maak een afspraak als je last hebt van de symptomen. De huisarts hanteert hiervoor de NHG-Standaarden Amenorroe en Subfertiliteit. Neem contact op als:
- Je menstruatiecyclus korter is dan 21 dagen, langer dan 35 tot 45 dagen, of langer dan 90 dagen uitblijft.
- Je last hebt van overmatige haargroei of aanhoudende ernstige acné.
- Je een actuele kinderwens hebt en een zwangerschap uitblijft (subfertiliteit).
- Je mentaal vastloopt door sombere gevoelens of een verstoord eetpatroon.
De kans op een zwangerschap met PCOS
Hoewel PCOS de meest voorkomende oorzaak is van onvruchtbaarheid door het uitblijven van de eisprong, zijn de kansen om uiteindelijk zwanger te worden zeer goed. Vaak is een relatief eenvoudige interventie al voldoende. Een leefstijlverandering waarbij je 5 tot 10% gewicht verliest, kan al leiden tot een spontaan herstel van de eisprong.
Behandeling van PCOS: van leefstijl tot IVF
Wanneer je de diagnose PCOS krijgt en graag zwanger wilt worden, kan het behandeltraject soms aanvoelen als een doolhof van medische termen. Het goede nieuws is dat de medische wereld een heel duidelijk stappenplan heeft (het “stapsgewijze beleid”) om de kans op een gezonde zwangerschap zo groot mogelijk te maken. Hieronder leggen we uit wat deze stappen precies inhouden als je een actuele kinderwens hebt.
De basis: Leefstijlinterventie
Voordat er naar medicatie wordt gegrepen, is leefstijl de allerbelangrijkste eerste stap. Dit is geen “moetje”, maar een biologische noodzaak. Bij PCOS zijn je cellen vaak minder gevoelig voor insuline. Door gezonde voeding en beweging verbeter je die gevoeligheid (de glucosehuishouding).
Het effect: Zodra je insulinespiegel daalt, daalt vaak ook het gehalte aan mannelijk hormoon in je eierstokken. Voor veel vrouwen is een gewichtsverlies van 5% tot 10% al voldoende om de eierstokken weer “wakker” te schudden, waardoor er spontaan een eisprong optreedt zonder dat daar verdere medicatie voor nodig is.
Stap 1: Ovulatie-inductie (Eerstelijns)
Als een gezonde leefstijl niet leidt tot een spontane cyclus, starten we met ovulatie-inductie. Dit betekent simpelweg: het kunstmatig opwekken van de eisprong met tabletten.
- Letrozol of Clomifeencitraat: Dit zijn de meest gebruikte middelen. Ze zorgen ervoor dat je hersenen een signaal krijgen om meer FSH (Follikelstimulerend Hormoon) aan te maken. Hierdoor rijpt er alsnog een eicel uit. Letrozol wordt tegenwoordig vaak als eerste keus gebruikt omdat het vaker leidt tot de groei van slechts één eicel, wat de kans op een meerling verkleint.
Stap 2: Injecties of een kleine ingreep (tweedelijns)
Werken de tabletten niet voldoende? Dan zijn er twee andere wegen:
- Gonadotrofinen: Dit zijn injecties met het hormoon FSH die je zelf leert zetten. Je slaat hiermee de “tussenstap” van de hersenen over en stimuleert de eierstokken direct. Dit traject vraagt om nauwe controle met echo’s in het ziekenhuis om de groei van de eiblaasjes te monitoren.
- Laparoscopische ovariële drilling (LOD): Dit is een kleine kijkoperatie waarbij de gynaecoloog met een laser of hittebron een aantal kleine gaatjes in de eierstokken maakt. Dit verlaagt de lokale productie van mannelijke hormonen, waardoor de balans herstelt en je vaak weer uit jezelf een eisprong krijgt.
Stap 3: IVF of ICSI (Derdelijns)
Mochten bovenstaande stappen na verloop van tijd niet tot een zwangerschap leiden, dan is er de stap naar IVF (In-vitrofertilisatie) of ICSI.
Hierbij worden de eierstokken gestimuleerd om meerdere eicellen te produceren, die vervolgens buiten het lichaam worden bevrucht in een laboratorium. Het embryo dat hieruit ontstaat, wordt daarna in de baarmoeder teruggeplaatst.
Belangrijk om te weten: Hoewel dit de meest intensieve stap is, bereikt het overgrote deel van de vrouwen met PCOS hun doel al in stap 1 of 2. Je lichaam heeft soms net dat ene zetje nodig om die prachtige samenwerking tussen je hormonen en eierstokken weer op te pakken.
Tips voor thuis: Wat kun je zelf doen om je vruchtbaarheid te ondersteunen?
Hoewel een medisch traject soms nodig is, heb je zelf een krachtig instrument in handen: je leefstijl. Door kleine, bewuste keuzes te maken in je dagelijks leven, kun je je hormoonhuishouding een zetje in de goede richting geven. Dit vergroot niet alleen de kans op een spontane eisprong, maar zorgt ook voor een gezondere basis voor je toekomstige zwangerschap.
1. Focus op je insulinegevoeligheid
Gezonde voeding en beweging zijn de pijlers van je behandeling. Bij PCOS reageert je lichaam vaak minder goed op insuline. Door regelmatig te bewegen en gebalanceerd te eten, help je je lichaam om suikers beter te verwerken. Dit heeft een direct effect op je eierstokken: wanneer je insulinespiegel stabieler blijft, maken je eierstokken minder mannelijke hormonen aan, wat de weg vrijmaakt voor een rijpe eicel.
2. De kracht van 5 tot 10 procent
Als je last hebt van overgewicht, hoef je echt niet direct terug naar een maatje 36. Medisch onderzoek laat zien dat een gewichtsverlies van slechts 5% tot 10% binnen zes maanden vaak al genoeg is om de natuurlijke cyclus te herstellen. Zie het niet als een streng dieet, maar als het ‘resetten’ van je vruchtbaarheid.
3. Voeding als brandstof voor je kinderwens
Je hoeft geen ingewikkelde of dure diëten te volgen. De basisregels van de Schijf van Vijf zijn vaak het meest effectief. Probeer een gezond energietekort van 500 kcal per dag aan te houden als je wilt afvallen, maar zorg dat je altijd minimaal 1200 tot 1500 kcal binnenkrijgt om je lichaam gezond te houden.
Belangrijk: Vermijd ongezonde gewoontes zoals roken. Roken verlaagt je vruchtbaarheid aanzienlijk en heeft een negatief effect op de kwaliteit van je eicellen.
4. Breng je lichaam in beweging
Probeer beweging echt onderdeel te maken van je week. Mik op 150 tot 200 minuten matig tot intensief bewegen per week. Denk aan stevig doorwandelen, zwemmen of fietsen. Dit verbetert niet alleen je fysieke gezondheid, maar helpt ook om de stress rondom het zwanger worden een plekje te geven.
5. Zorg voor je mentale balans
Het traject rondom PCOS en een kinderwens kan mentaal behoorlijk pittig zijn. Wees lief voor jezelf en wees alert op signalen van somberheid of een verstoord eetpatroon. Je hoeft dit niet alleen te doen. Bespreek je gevoelens tijdig met je partner of je behandelaar; een gezonde geest is minstens zo belangrijk als een gezond lichaam wanneer je toewerkt naar een zwangerschap.
Uitdagend maar zeker niet onmogelijk
PCOS is een uitdagende aandoening, maar het hoeft je droom om moeder te worden niet in de weg te staan. Door te begrijpen dat de basis ligt in een hormonale disbalans en insulineresistentie, kun je gerichte stappen ondernemen. Of dat nu gaat om een aanpassing in je leefstijl of het starten van een medisch traject; er zijn tegenwoordig uitstekende mogelijkheden om je hormonen weer in het juiste spoor te krijgen.
Bronnen:
-
Balen, A. H., Morley, L. C., Misso, M., Franks, S., Legro, R. S., Wijeyaratne, C. N., Stener-Victorin, E., Faulkner, J., Norman, R. J., & Teede, H. (2016). The management of anovulatory infertility in women with polycystic ovary syndrome: An analysis of the evidence to support the development of global WHO guidance. Human Reproduction Update, 22(6), 687–708. https://doi.org/10.1093/humupd/dmw025
-
Dokras, A., Stener-Victorin, E., Yildiz, B. O., Li, R., Ottey, S., Shah, D., Hatch, C., Kelly, C. C., Legro, R. S., & Androgen Excess and PCOS Society. (2018). Androgen excess-polycystic ovary syndrome society position statement on depression, anxiety, quality of life, and eating disorders in polycystic ovary syndrome. Fertility and Sterility, 109(5), 888–899. https://doi.org/10.1016/j.fertnstert.2018.01.038
-
Federatie Medisch Specialisten. (2021–2023). PCOS (adaptatietraject internationale richtlijn). Richtlijnendatabase. https://richtlijnendatabase.nl/richtlijn/pcos
-
Legro, R. S., Brzyski, R. G., Diamond, M. P., Coutifaris, C., Schlaff, W. D., Casson, P., Christman, G. M., Huang, H., Yan, Q., Alvero, R., Haisenleder, D. J., Barnhart, K. T., Bates, G. W., Usadi, R., Lucidi, S., Baker, V., Trussell, J. C., Krawetz, S. A., Snyder, P., … Zhang, H. (2014). Letrozole versus clomiphene for infertility in the polycystic ovary syndrome. New England Journal of Medicine, 371(2), 119–129. https://doi.org/10.1056/NEJMoa1313517
-
Monash Centre for Health Research and Implementation. (z.d.). AskPCOS app en PCOS resources. https://www.askpcos.org
-
Moran, L. J., Pasquali, R., Teede, H. J., Hoeger, K. M., & Norman, R. J. (2009). Treatment of obesity in polycystic ovary syndrome: A position statement of the Androgen Excess and Polycystic Ovary Syndrome Society. Fertility and Sterility, 92(6), 1966–1982. https://doi.org/10.1016/j.fertnstert.2008.09.018
-
Nederlands Huisartsen Genootschap. (z.d.). Polycysteus-ovarium-syndroom (PCOS). Thuisarts.nl. https://www.thuisarts.nl/pcos
-
Teede, H. J., Misso, M. L., Costello, M. F., Dokras, A., Laven, J., Moran, L., Piltonen, T., & Norman, R. J. (2018). Recommendations from the international evidence-based guideline for the assessment and management of polycystic ovary syndrome. Human Reproduction, 33(9), 1602–1618. https://doi.org/10.1093/humrep/dey256
-
The Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group. (2004). Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome (PCOS). Human Reproduction, 19(1), 41–47. https://doi.org/10.1093/humrep/deh098
-
Wang, Z., Groen, H., Cantineau, A. E. P., van Elten, T. M., Karsten, M. D. A., van Oers, A. M., Mol, B. W. J., Roseboom, T. J., & Hoek, A. (2021). Effectiveness of a 6-month lifestyle intervention on diet, physical activity, quality of life, and markers of cardiometabolic health in women with PCOS and obesity and non-PCOS obese controls: One size fits all? Nutrients, 13(10), 3425. https://doi.org/10.3390/nu13103425









